�������̡�����ͷ�Σ�δ��ֻ����ʹ��ˣ���λ��Ѯ�����Ⱥ�����Σ����������խ

�ܶ��˾��ã�������ͺ�������ơ����̡�ͷ�Ρ����������������ˡ��ָ����ˣ���һ��Ҳ��ȥ�ˡ� ���ٴ��ϣ���Щ������ͨ�IJ��ʣ�����ǣ���IJ���ֻ��һ�����⣬����ͬʱ�漰�Ĺ����½������������ض���խ�����ع�״�������䣬����������ƶѪ�����ۺ����ȶ��ط��ա�
���ڣ���ɽ����ҽҽԺ��Ѫ�ܿ��Ŷ�������������߷����������꼲���������ơ�
һ����������˥���صı���ͬʱ�ϲ����������ض���խ�������ظƻ����䣬�ŶӲ�ȡ�ֽη������ȴ�����������ʵʩ���������������û�����
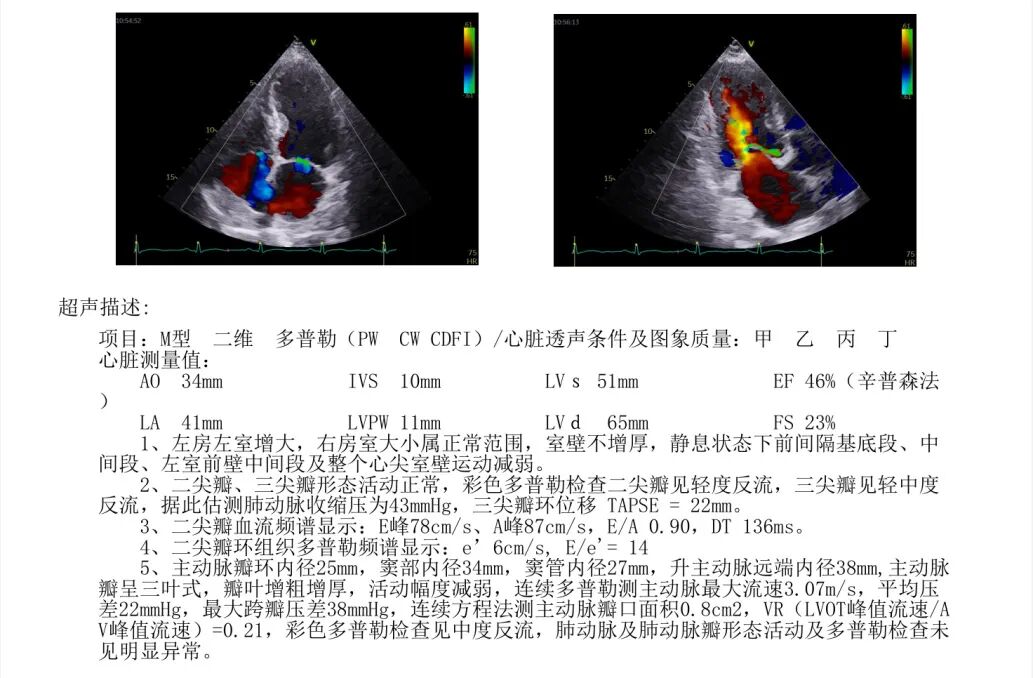
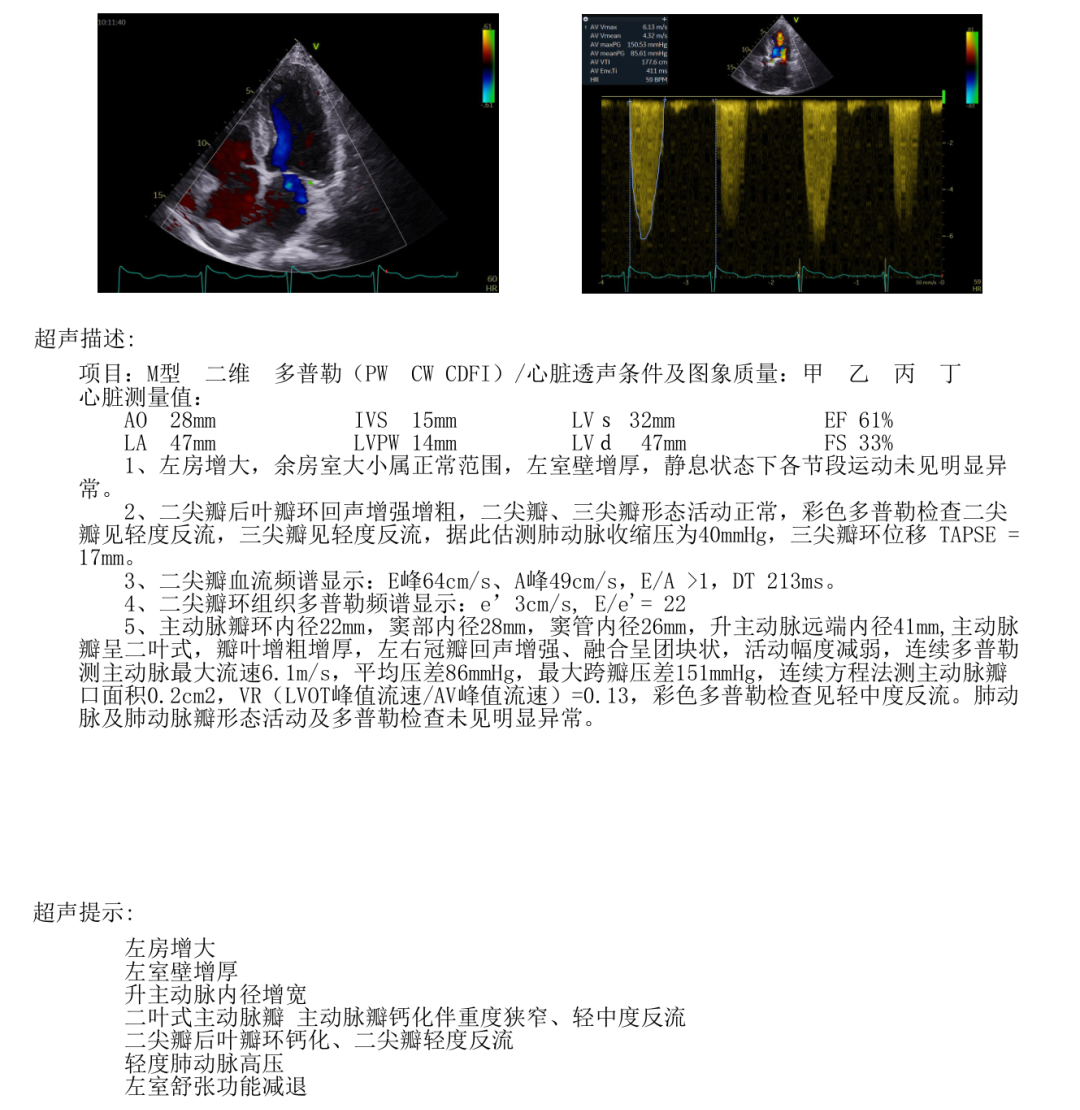
��һ��������������������0.2cm²���ϲ��ضȸƻ���Ҷ�ꡢС���Ҽ�����ɭ����������ռ��ߣ�����Ҳ˳��������ơ�
�����������ٴ��������ǣ������˷����������ơ����̡�ͷ�Ρ������ʱ�����ܼ�����������������ʱ��ϵͳ����������Ҫ��
��������ͻȻ����
���Խ��Խ����

81����������������ơ�����ͻȻ��������ҽԺ������������˥������Ժ����һ������ҽ�����֣������ٵIJ���ֻ����˥���أ���ͬʱ�ϲ����������ض���խ����״�������ظƻ����䣬������ȱ����ƶѪ�����������۵���������䡢�ಡ���棬���������������ƹ������Ը����ӡ�
�����ʲ�ʷ��ҽ���˽���������������й��IJ���ʷ�����ڷ������ҩ�ͬʱ���ڴ���ȱ����ƶѪ��ԭ�����ɲ������������жϡ�������ǰ�������������۽��ܱ������ƣ�Ŀǰ���ڻָ��ڡ��������ص��ӣ�Ҳ����η���������һ���������������⡣
-
����˥�ߣ�ָ�����Ѫ�����½������ܺܺ�����������Ҫ��������Ϊ���ơ����̡������ȡ�
-
NT-proBNP����ӳ���ฺ������Ҫָ�꣬��ֵ���߳���ʾ��˥�������ӡ�
-
ȱ����ƶѪ������ȱ������Ѫ�쵰���½������������������̣�Ҳ���������ฺ����
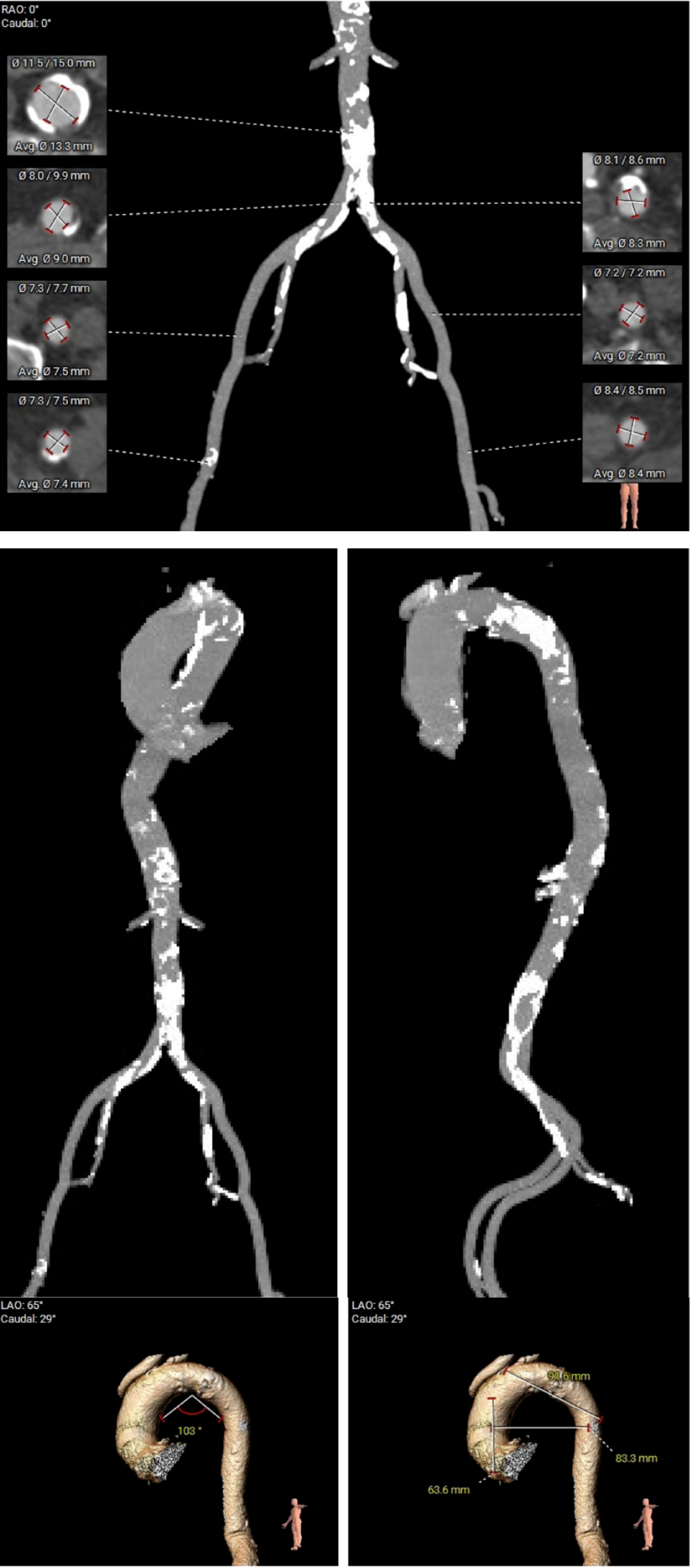
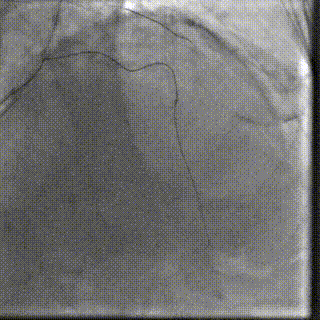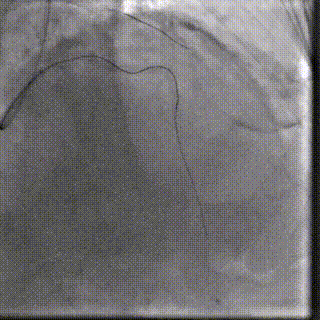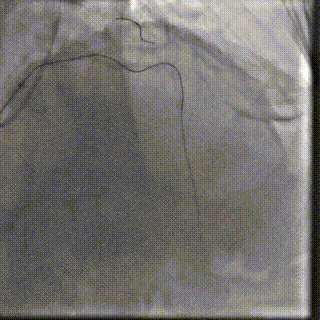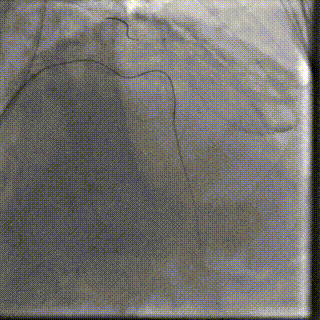
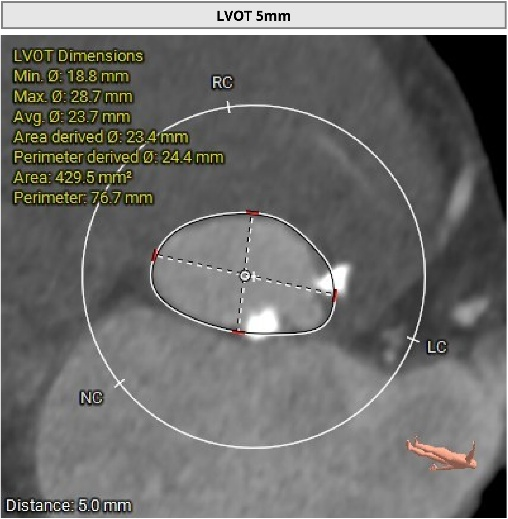
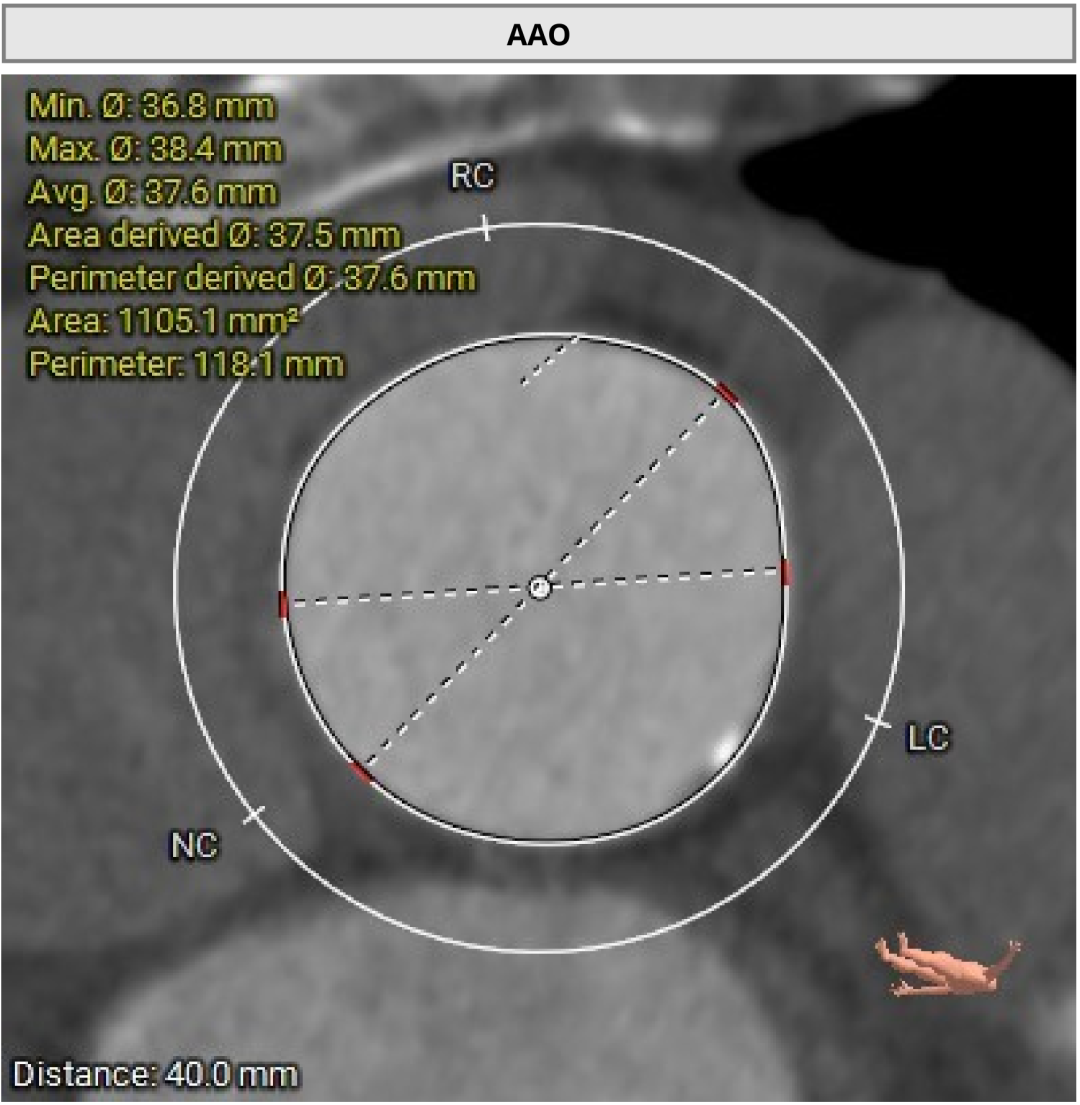
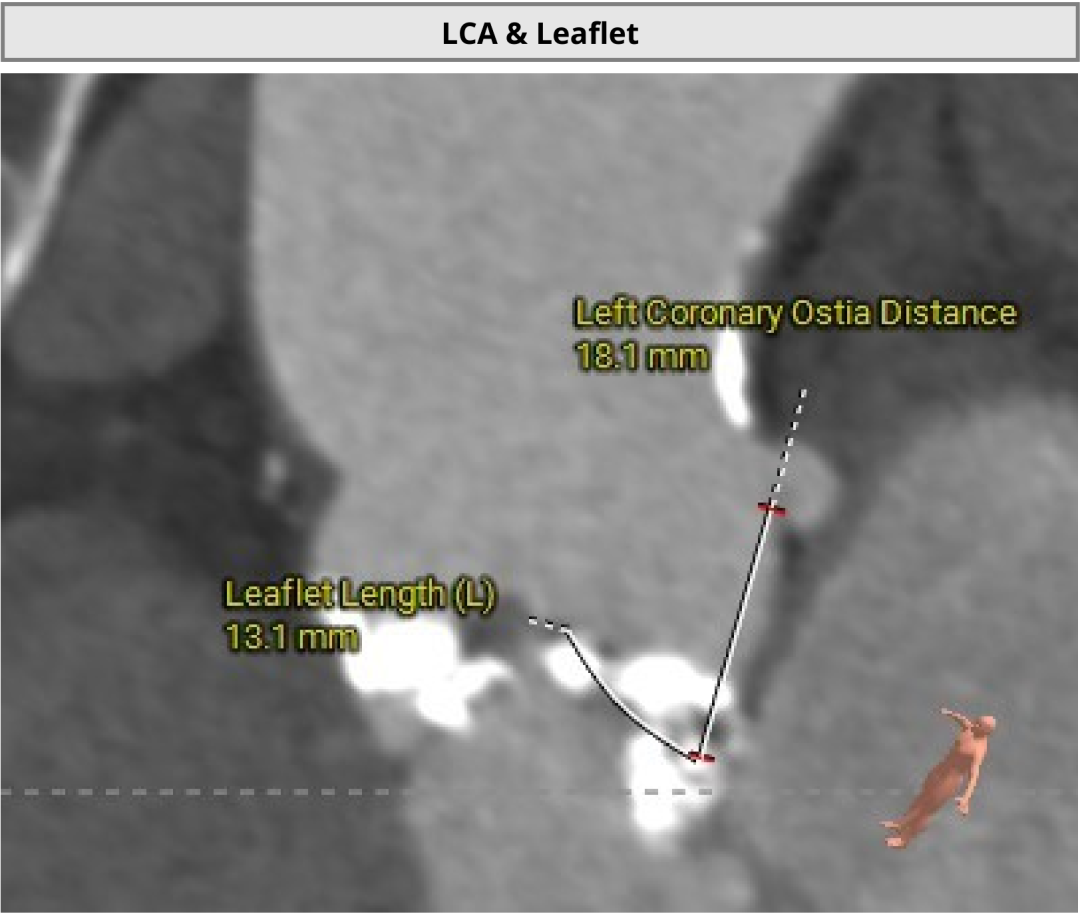
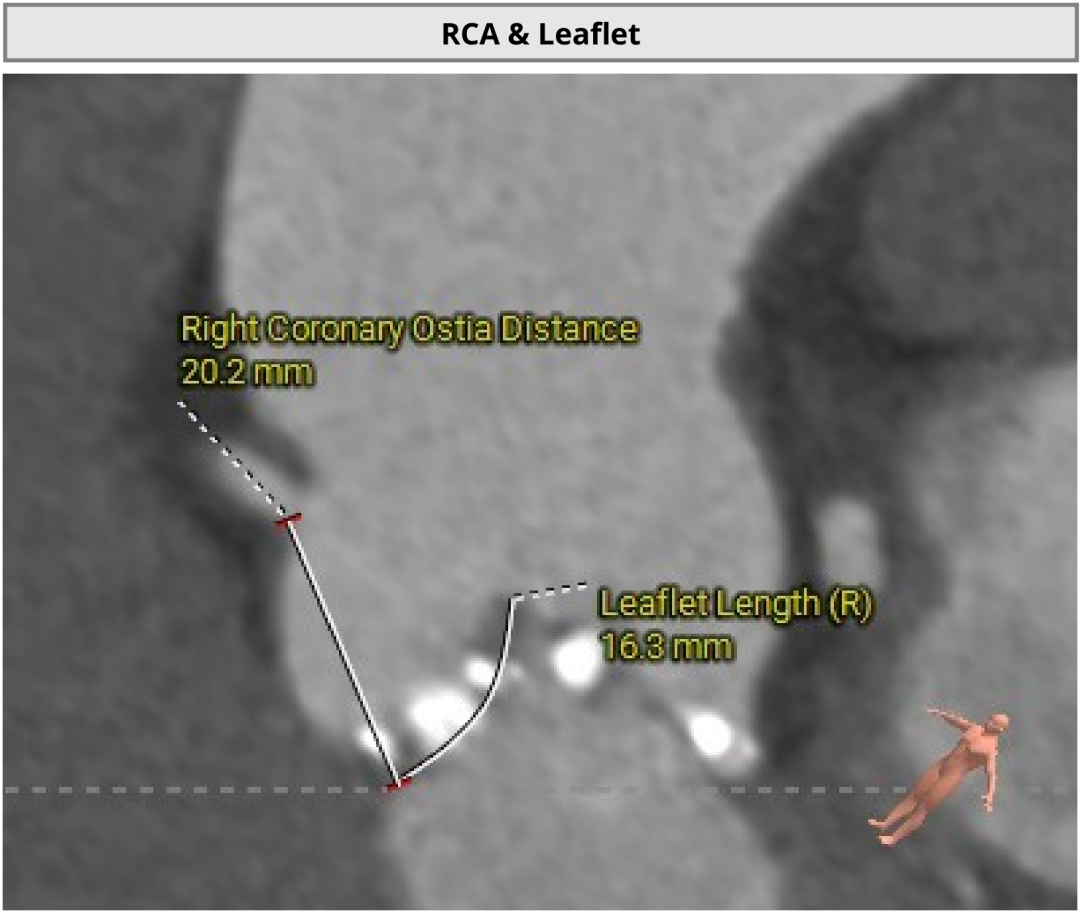
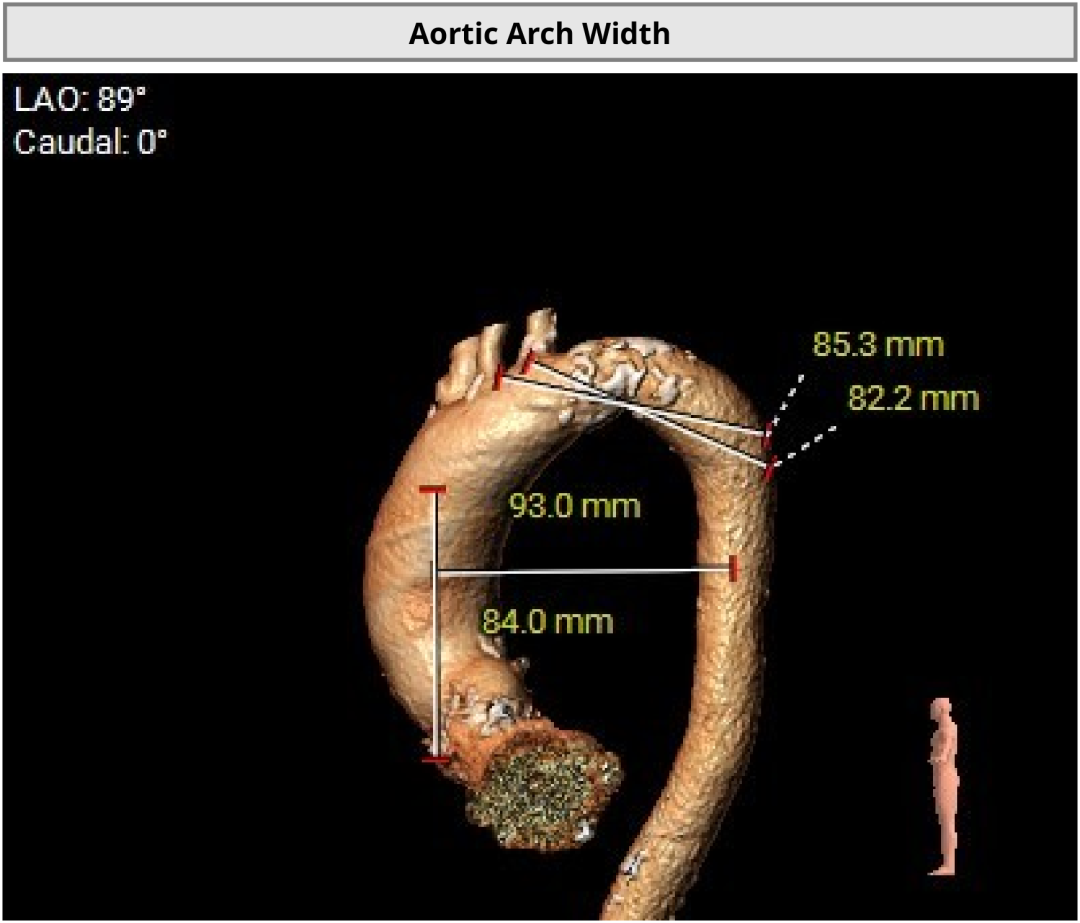
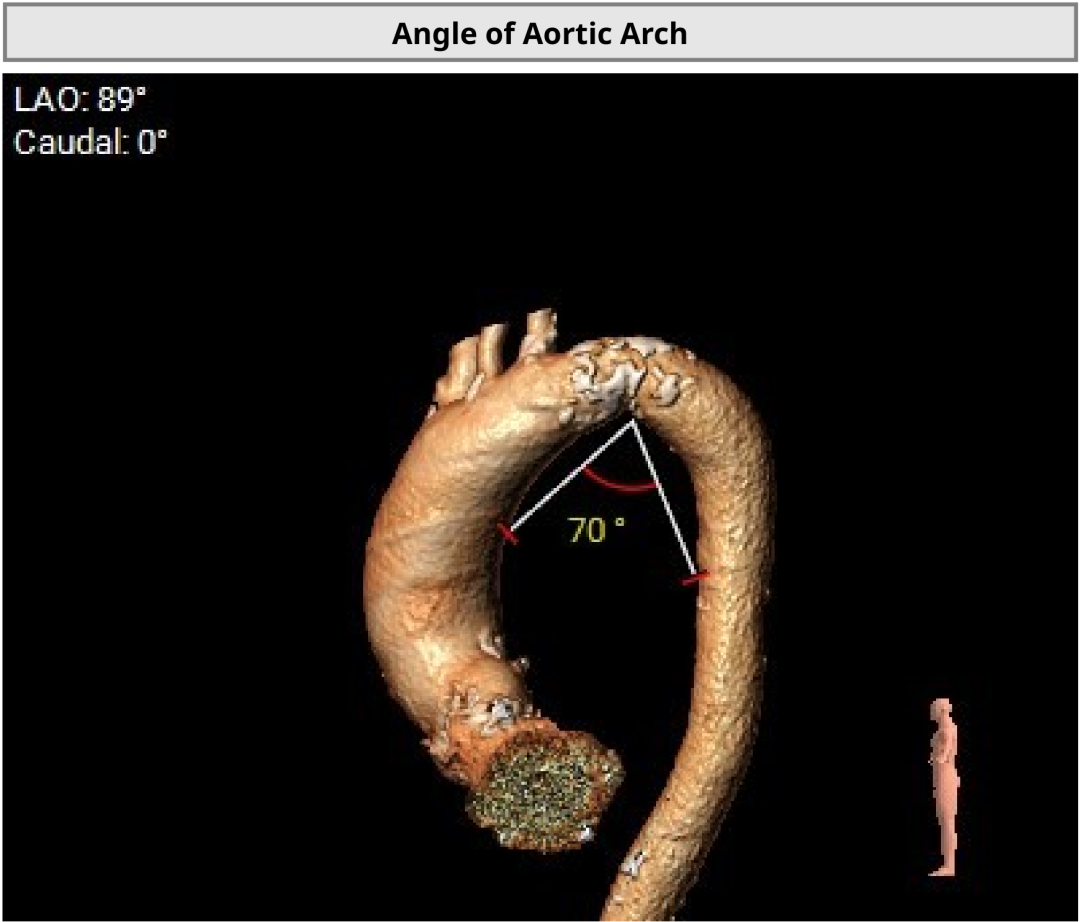
��һ�������ʾ�����ߴ������������ض���խ���жȷ����������Ķ�ͼ��ʾ��������������Լ0.8cm²��ͬʱ�����ұڽڶ����˶��쳣�������������������������Ź��ܼ��ˣ�������Ѫ����Ϊ46%�����⣬���ɼ��������ȷ���������������жȷ�������ȷζ�����ѹ��
��Щ�����ʾ�����ߵ����ಢ����ֻ����һ�����⡣���������ض���խ��Ӱ��������ȫ����Ѫ���Ĺ����½��ֽ�һ������Χ���ڴ����Ѷȡ����ڸ��仼����˵���������������Ҫ����������������ֻ���ŵ�һ���䡣
-
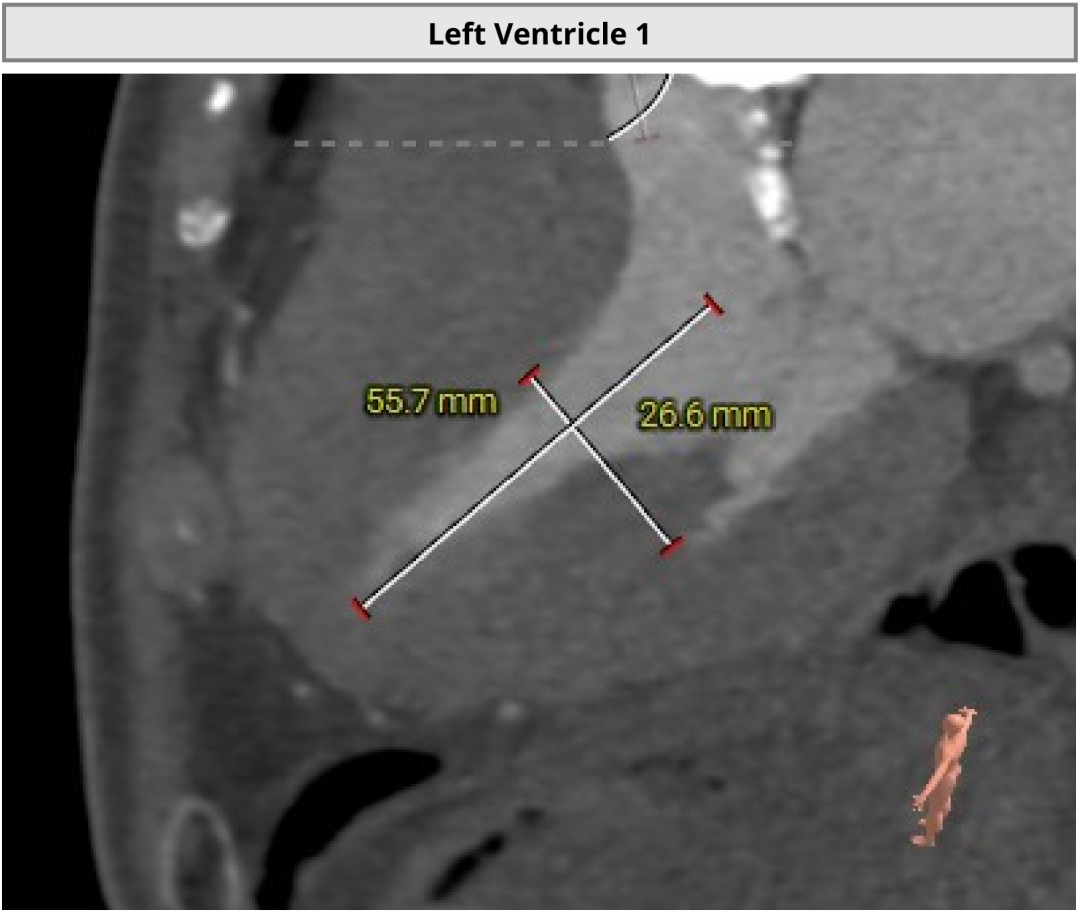
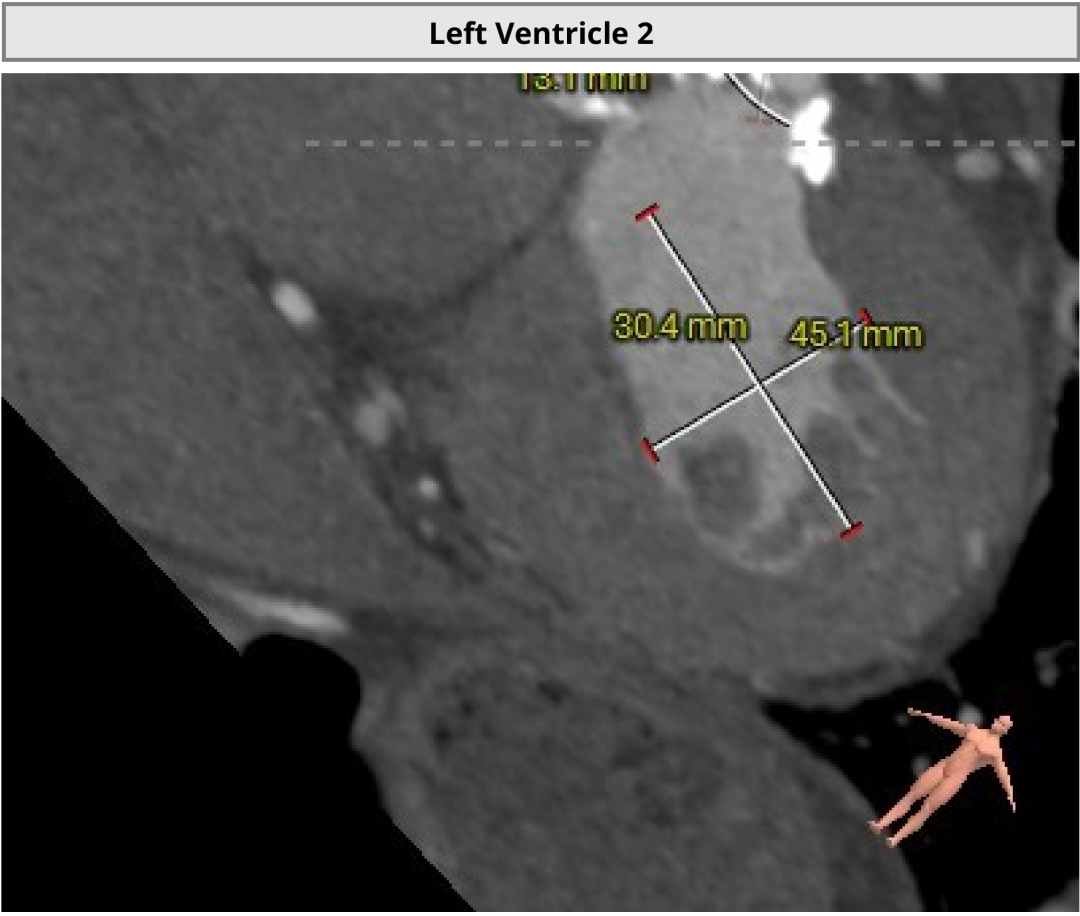
LVEF��������Ѫ�����������������������ܵ���Ҫָ�ꡣ
-
���������ض���խ���������꿪�����Ա�խ����Ӱ��������ȫ����Ѫ��
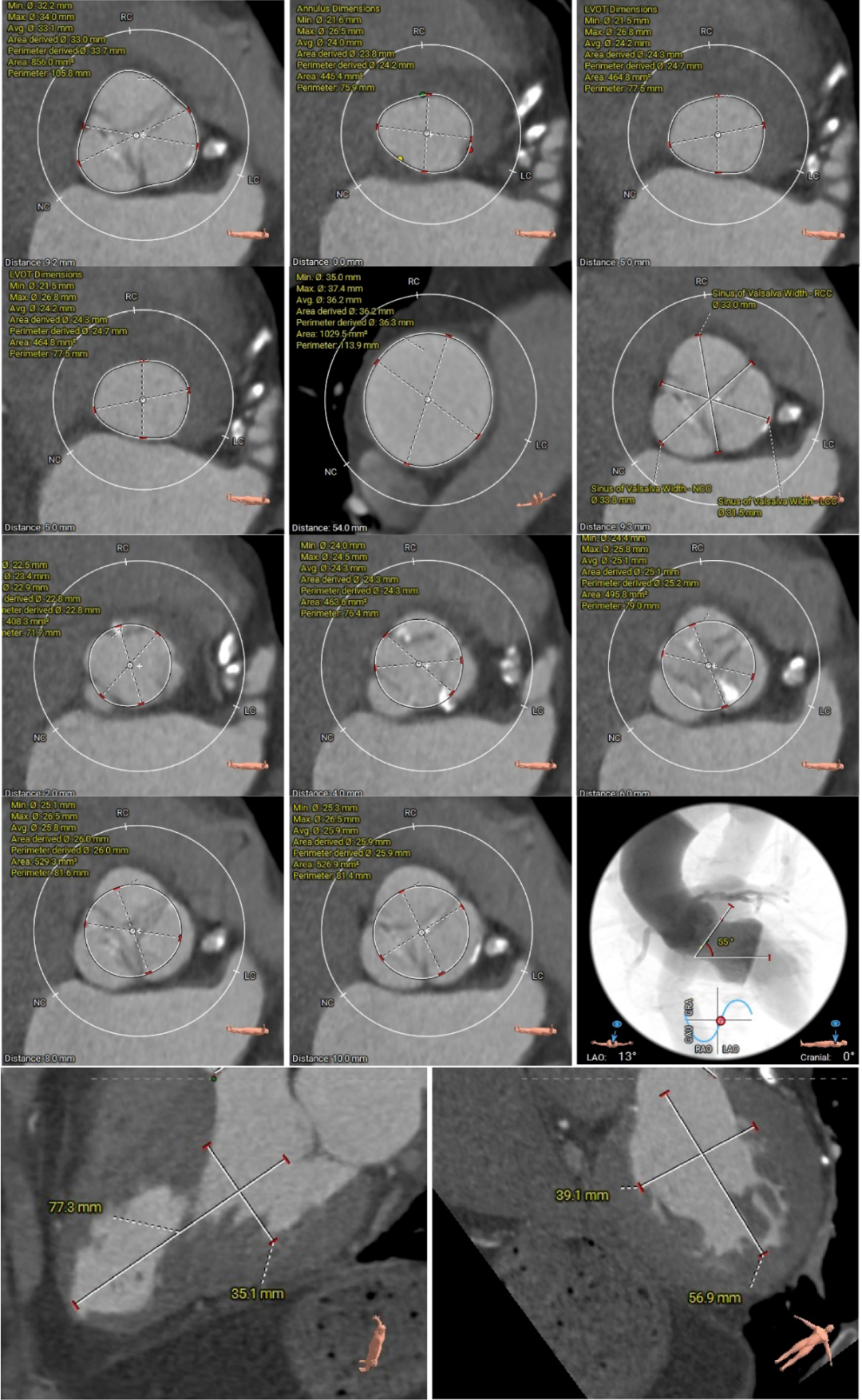
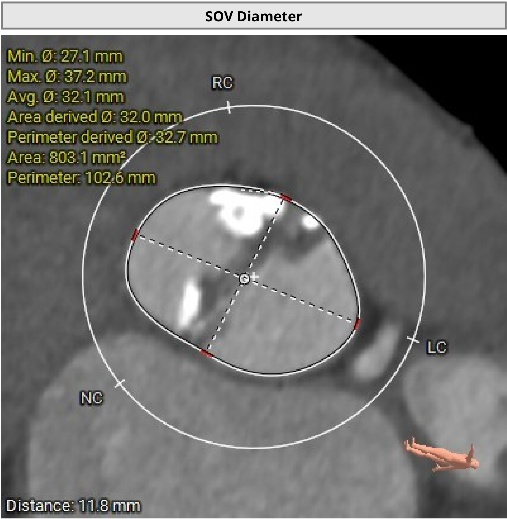
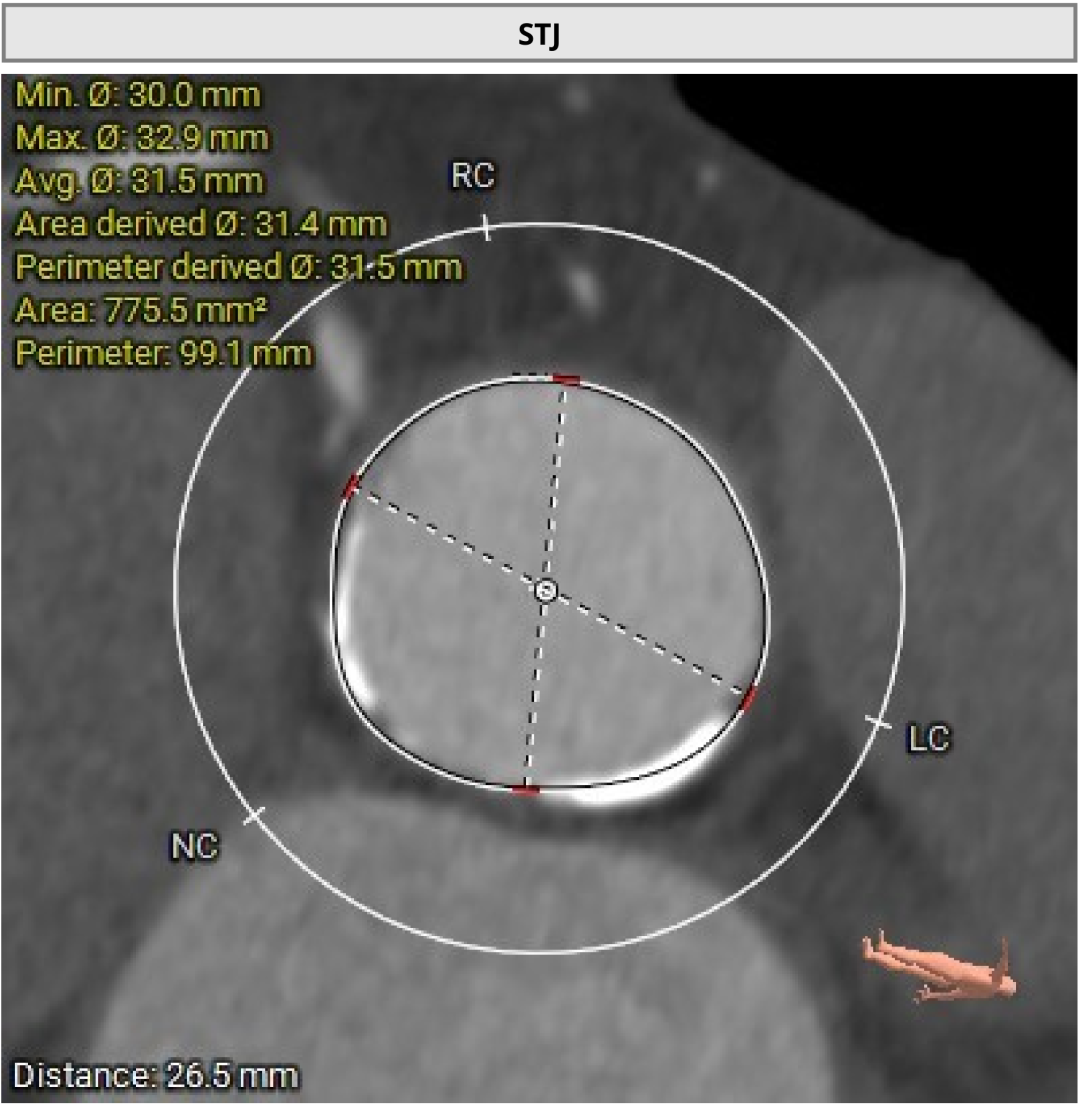
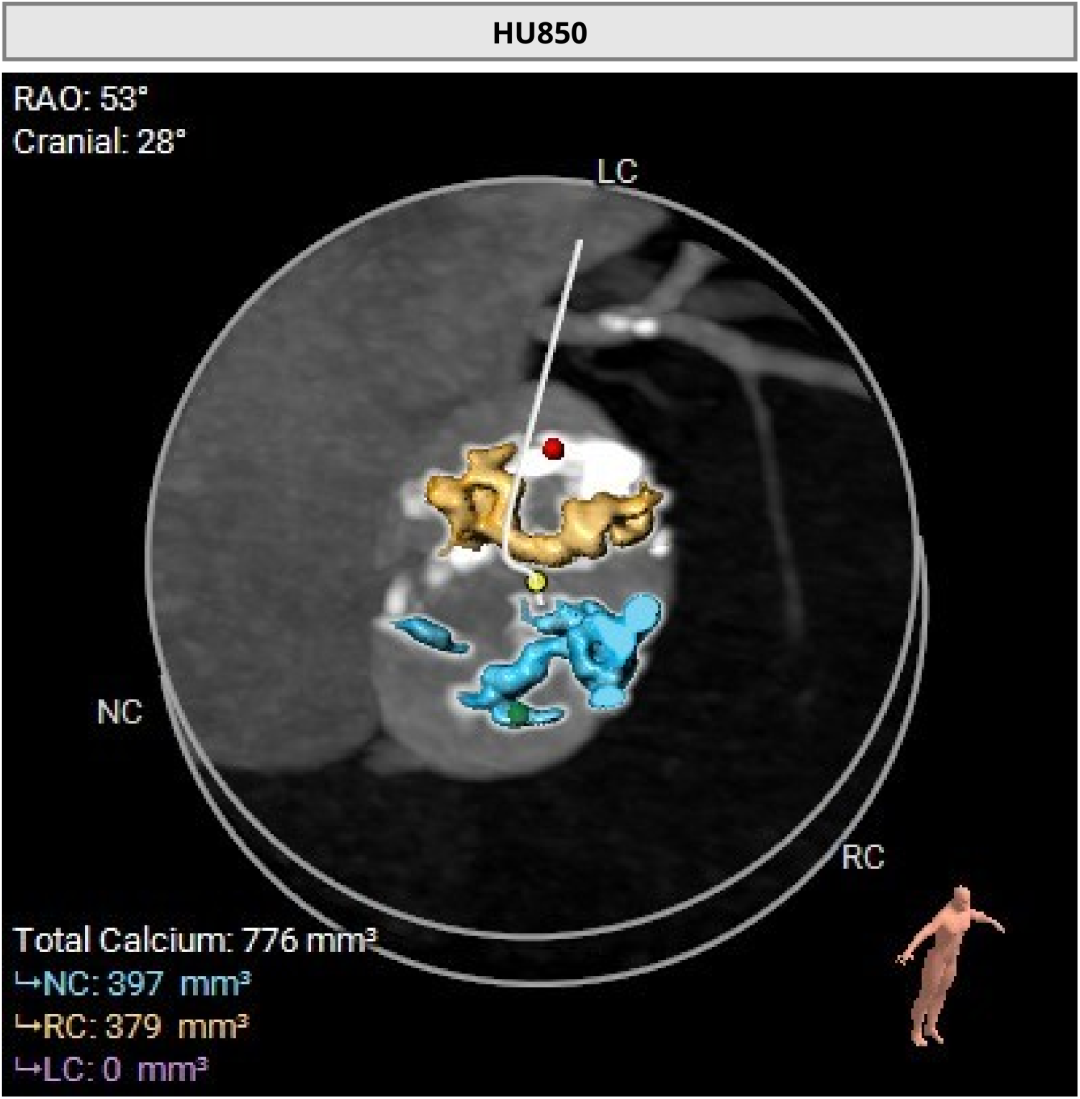
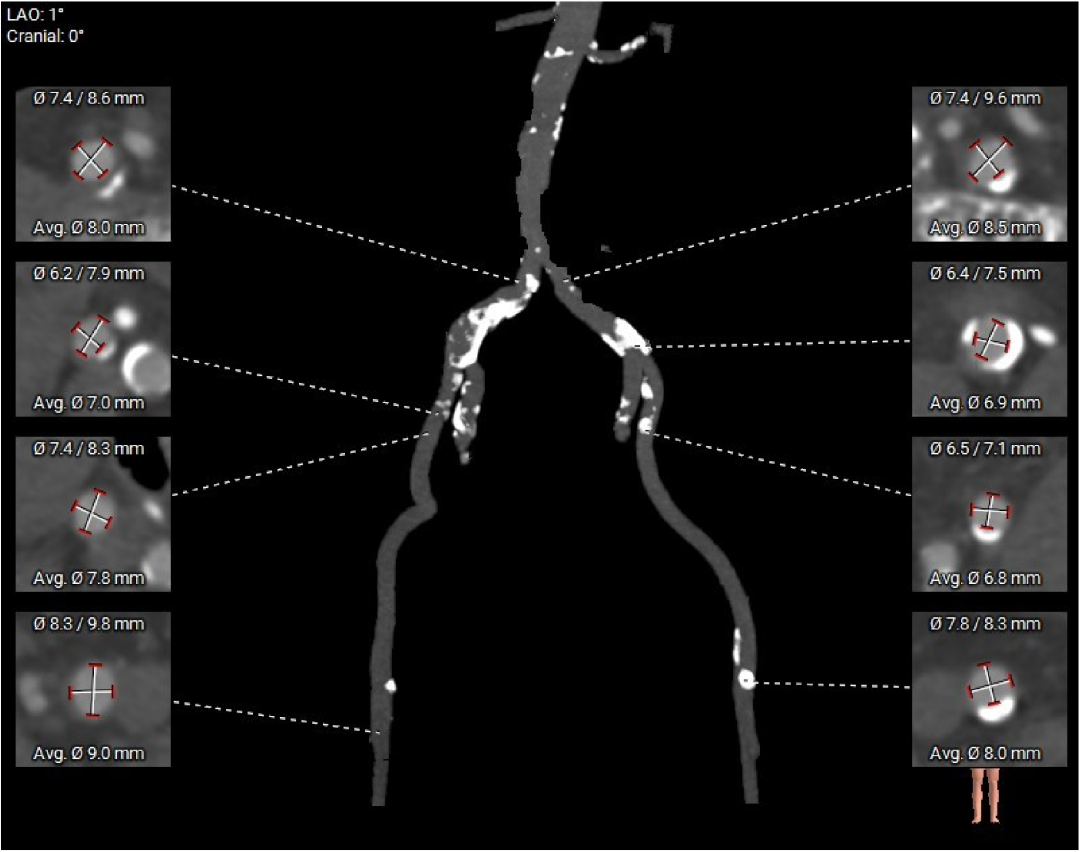
��ǰCT������ʾ�����߰�Ĥ������������߱����������ƻ�����˫�������������ƫ�͡�
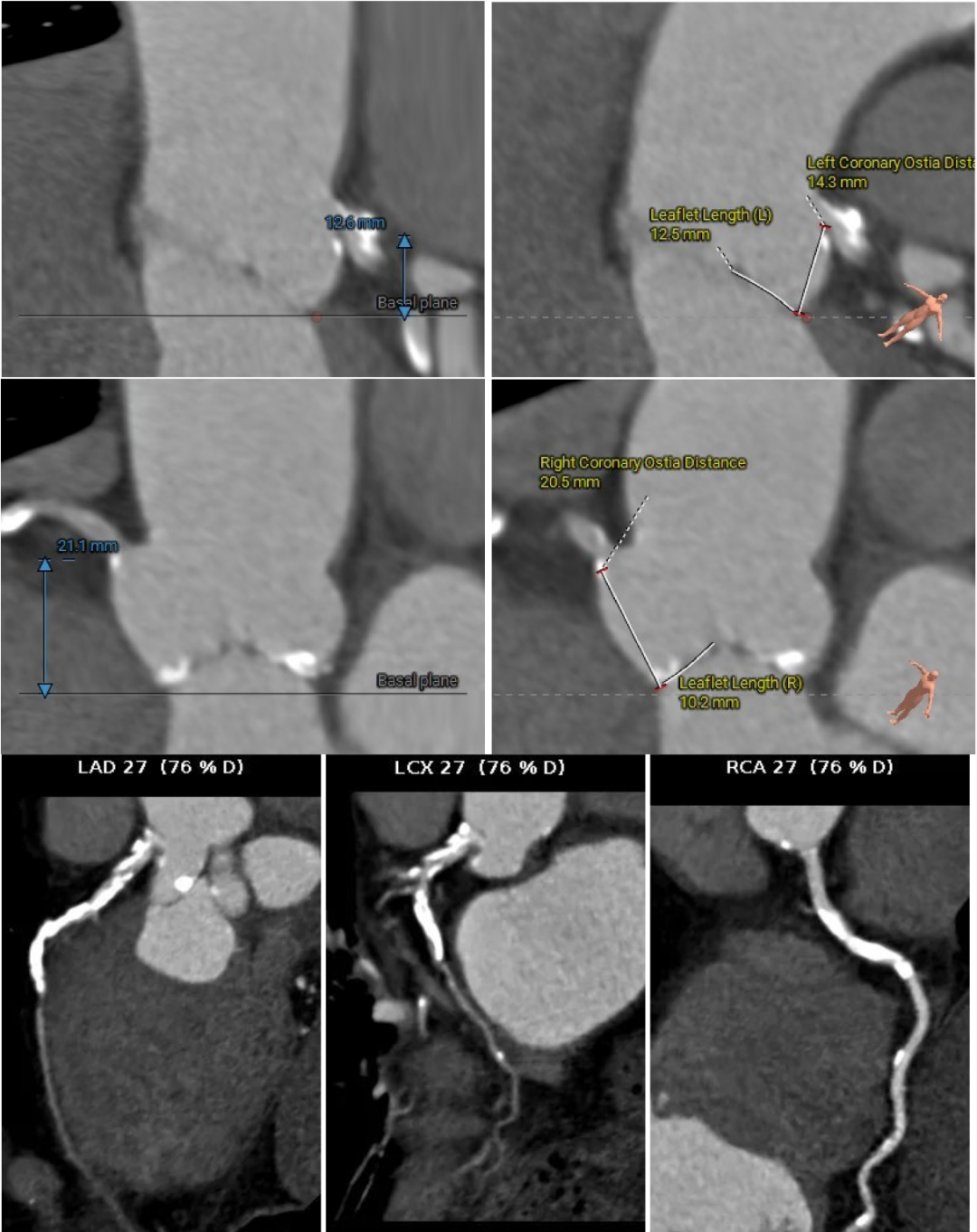
�����ͬʱ��CTҲ��ʾ���ߴ�����״������֧���ظƻ����䡣Ҳ����˵�������������������⣬��Ӧ���౾����Ѫ��Ҳ�Ѿ��������Բ��䡣������ȴ����������⣬������Ĥ�����еķ��ջ��һ��������
����ʵ���ǣ���������ϴ��ֺϲ�ƶѪ�����ڹ��ۣ�������������ʺ���ƿ�����������������������°��Ÿ���������˳��Ϊ���ι����еĹؼ���
����Ĥ����
����������
����·����
-
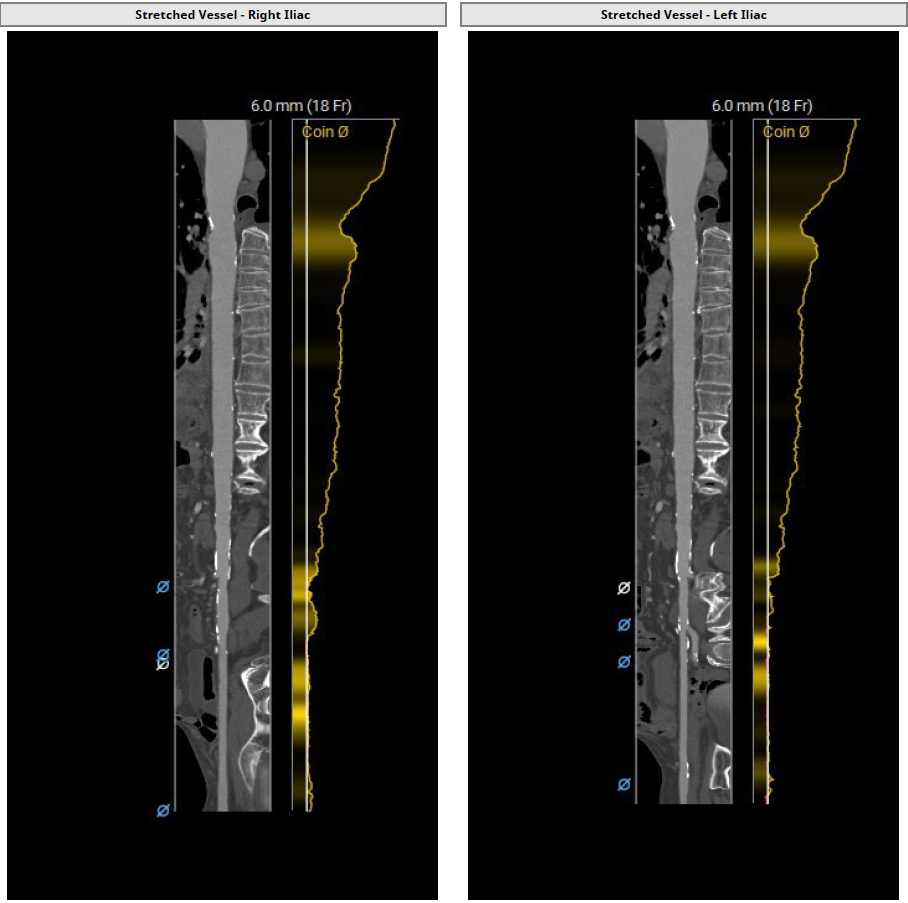
��״������֧���䣺ָ��֧��Ҫ��״�������������Բ��䡣
-
�ƻ����䣺���䲿λ����γ�������Ӳ�������ӽ��������Ѷȡ�
�������ߣ�����һ�����꣬���������
������ƣ��ؼ������Ⱥ�˳��������������ض���խ�������ظƻ����������⣬���Ľ��ڴ����Ŷ�û��ѡ����ո��ߵ�ͬ�ڴ��������Ǿ������������С�
��һ������ʵʩ������ĥ���������ƣ������ܸ����ļ���Ѫ��Ϊ��һ�����ƴ�����ȶ���ѭ��������
�ڶ������������������ƽ�Ⱥ���ʵʩ���������������û�������һ���������������խ���⡣
�������ิ�Ӳ�����˵�������ص㲢���ǰ����в���������һ����ɣ����Ǹ��ݲ������ػ�������ÿһ�������ڸ����ʵ�ʱ����


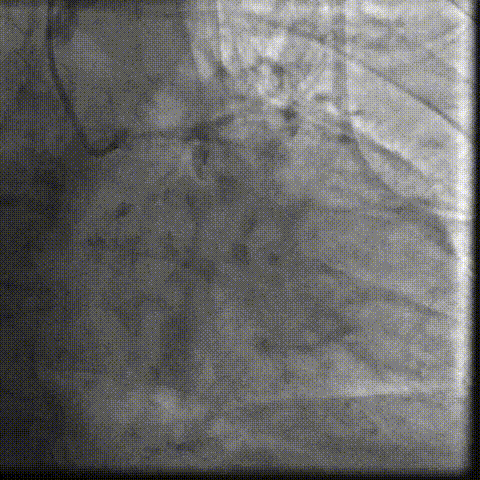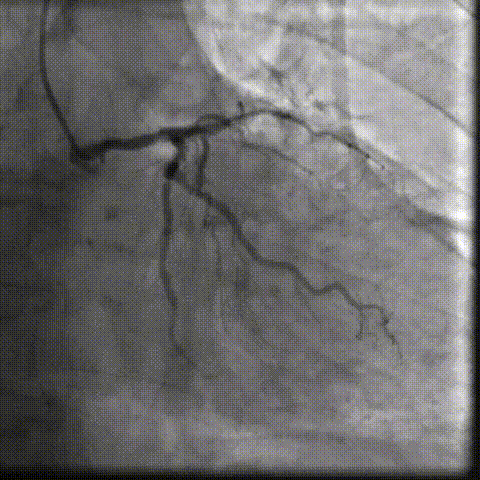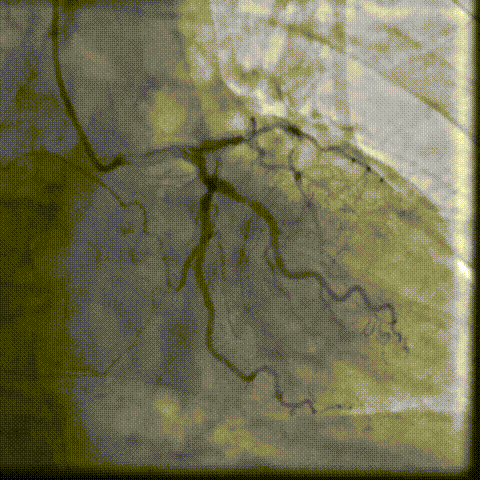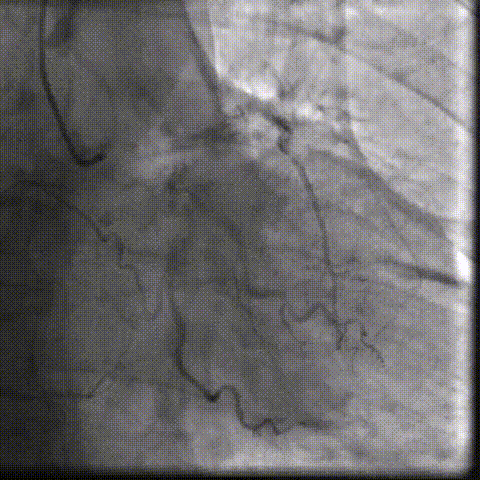
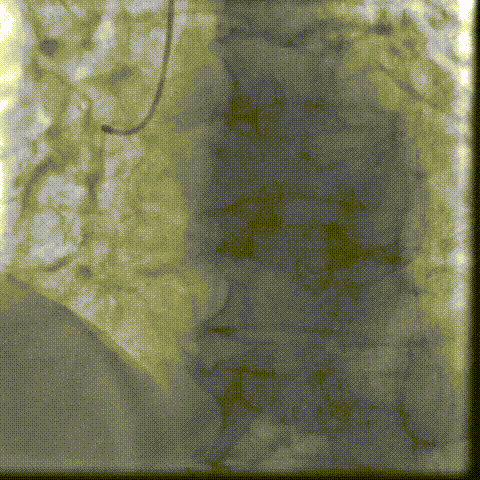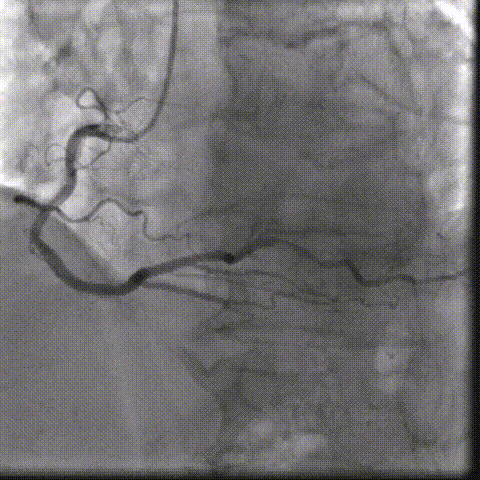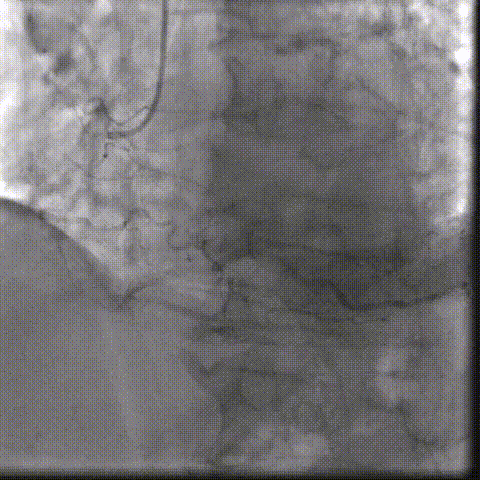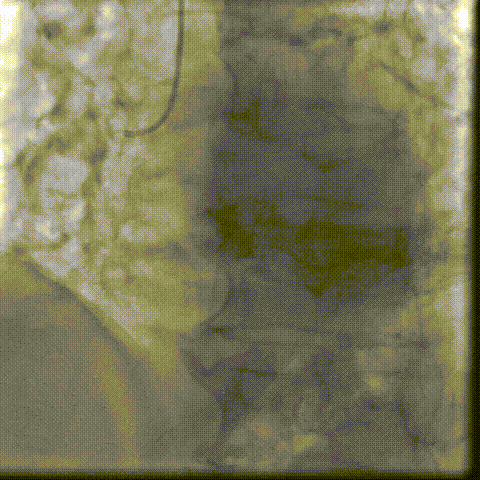
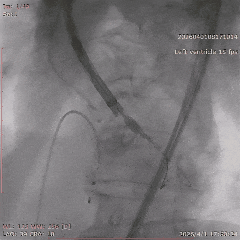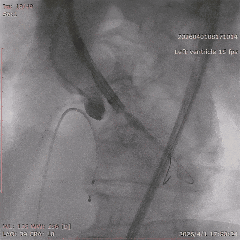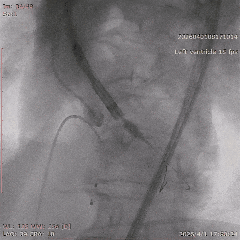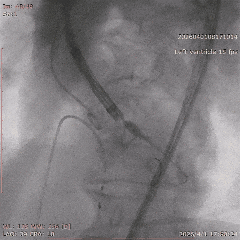
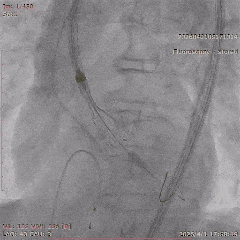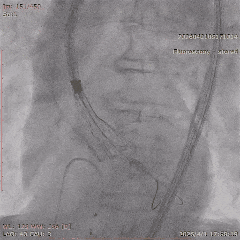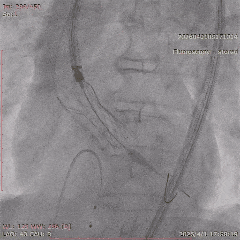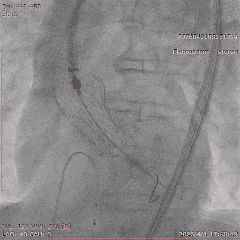
��һ�Σ��Ŷ���Ϊ�����������й�����Ӱ���������ơ������ʾ��������ǰ��֧����������ȫ�������䣬����������Ť���ƻ������洦���ѶȽϴ�
�ڳ���������Ŷ��ȶԲ��䲿λ������ĥ����������ɺ����������ơ������������������ȶ���δ�ٳ����Ľ�ʹ������ҲΪ�������������û���ȡ�˸���ȫ��������

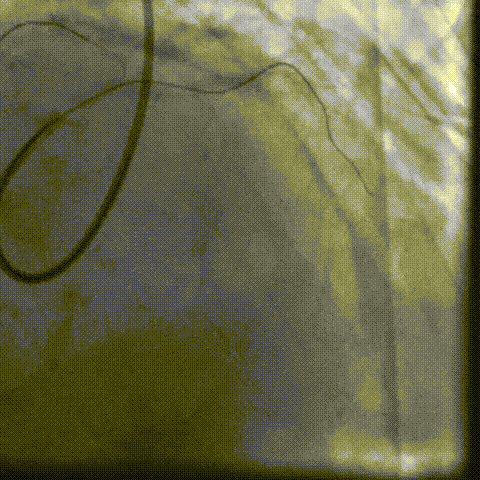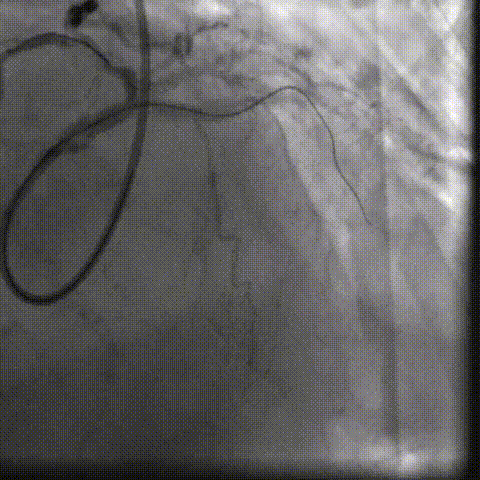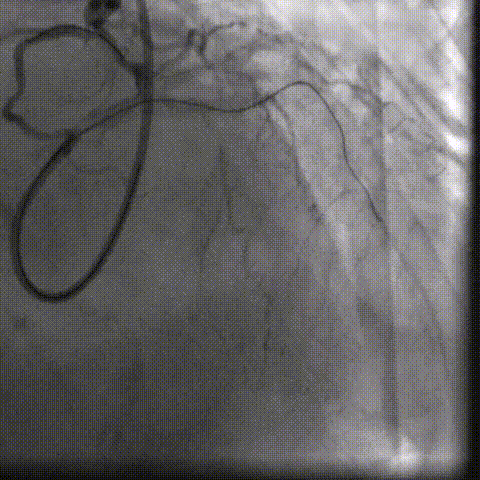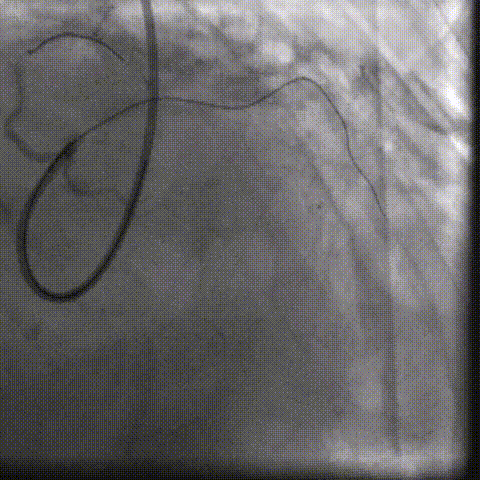
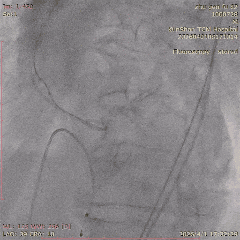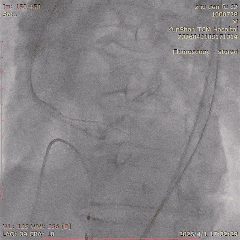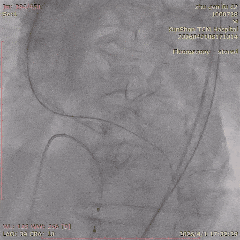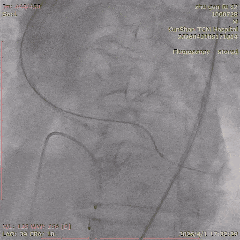
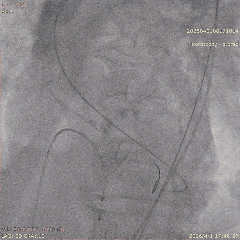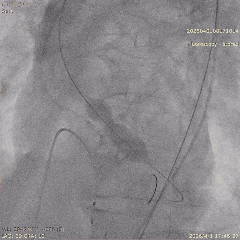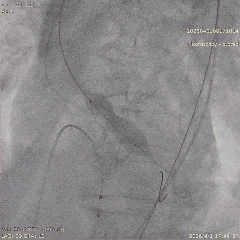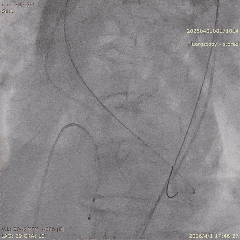
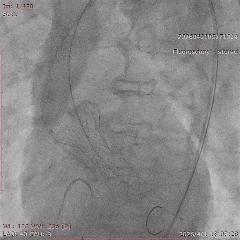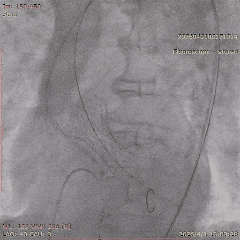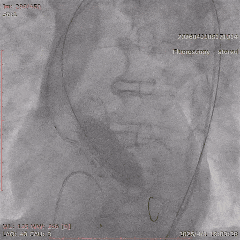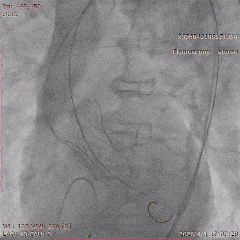
CAG-LCA-1
CAG-LCA-2
CAG-RCA-1

CAG-RCA-2
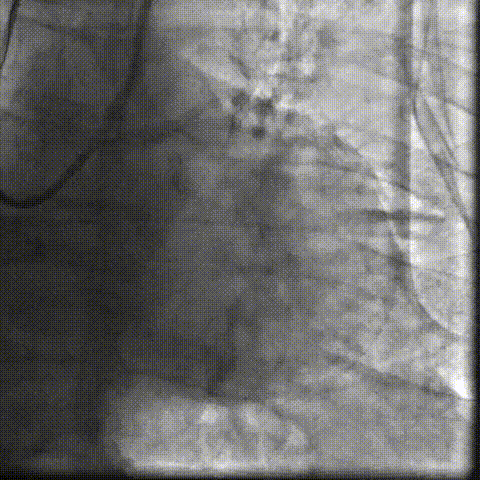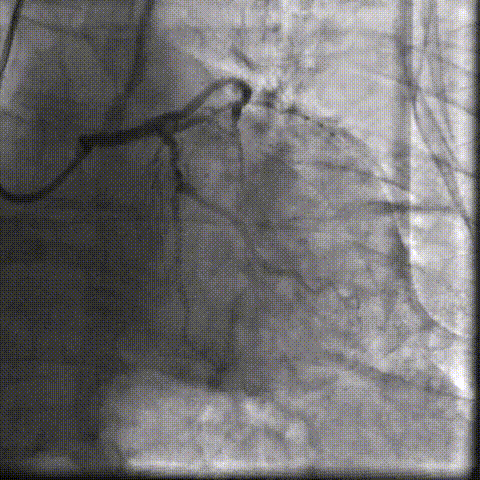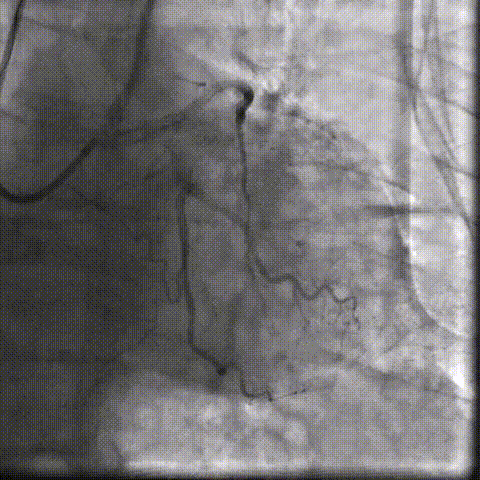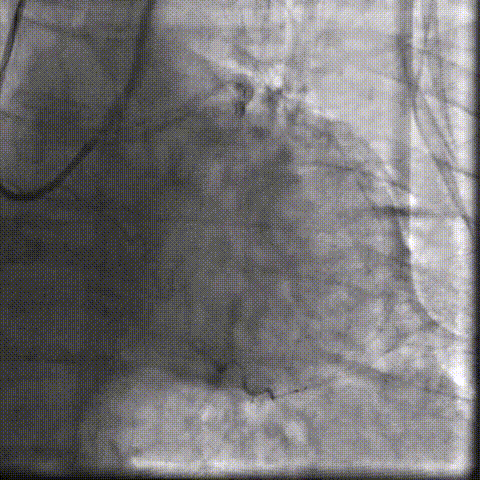
��������Ӱ��LAD-CTO���䣬����Ť�����ƻ�


����ͨ��Ť��MC
����ĥ

������

������
������

�������ƺ�һ�ܣ�������������״̬ƽ�ȣ��������������û��Ρ��ŶӴӹɶ�������ͨ�������˹���Ĥ������������λ�á������ǰ�������������������������δ��������Ԥ���ţ�����ֱ����ɰ�Ĥ�ͷš�
���У���������������̬�ϸ��ӣ���еͨ��һ�����衣�ŶӸ������������ʱ�������ԣ�����˳����ɹ��������Ͱ�Ĥ�ͷš���Ӱ�����س�����ʾ����Ĥλ�����롢�������ã����ҹ���Ѫ��ͨ����δ������©��Ѫ�ܲ���֢��

��������Ӱ
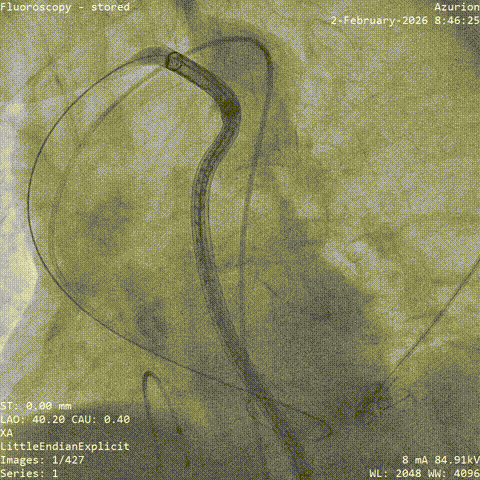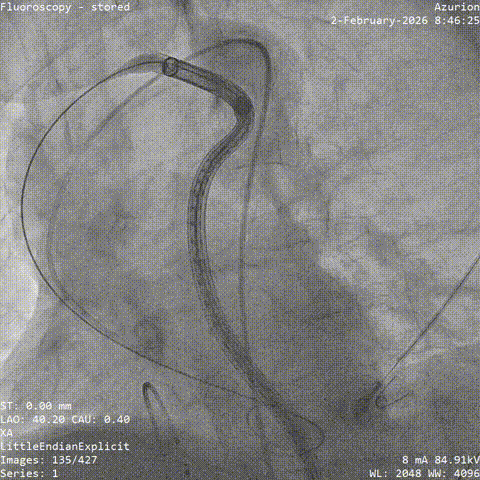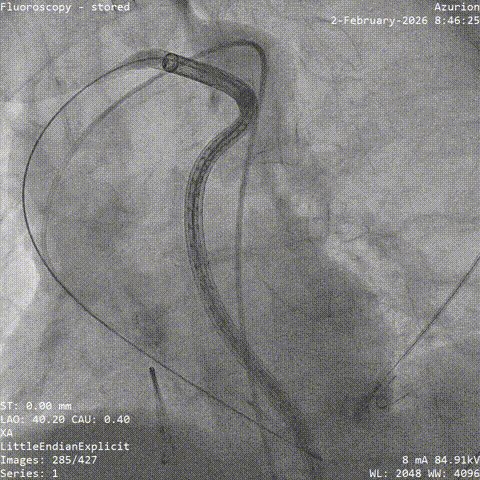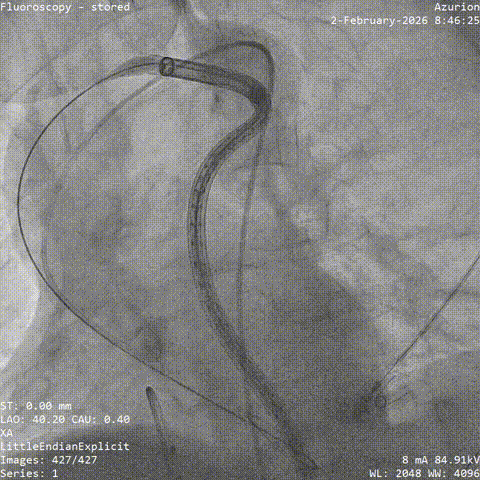
��Ѫ��Ť��Ԥ���ε�˿֧�Ų���
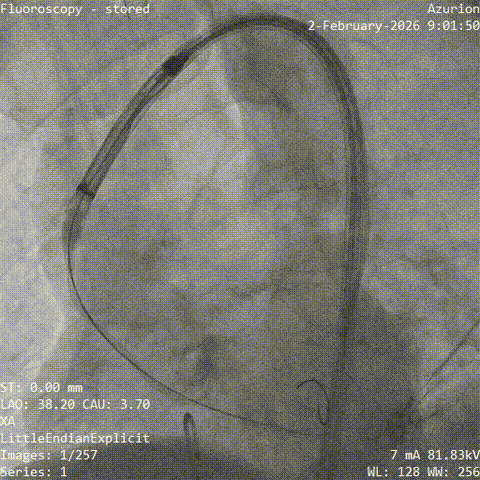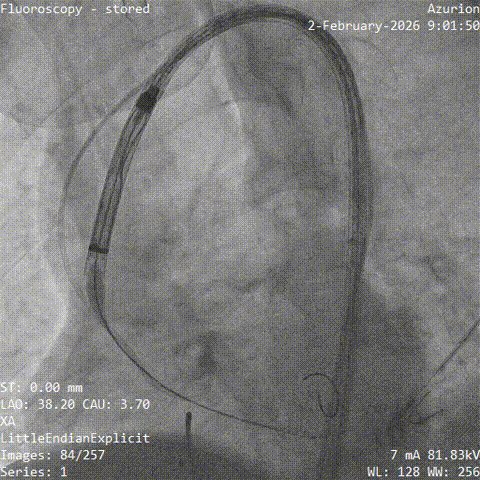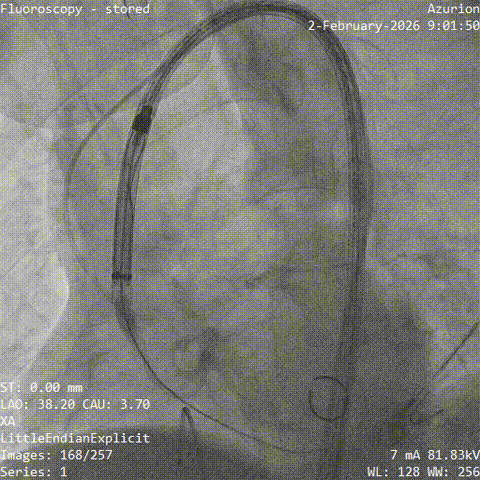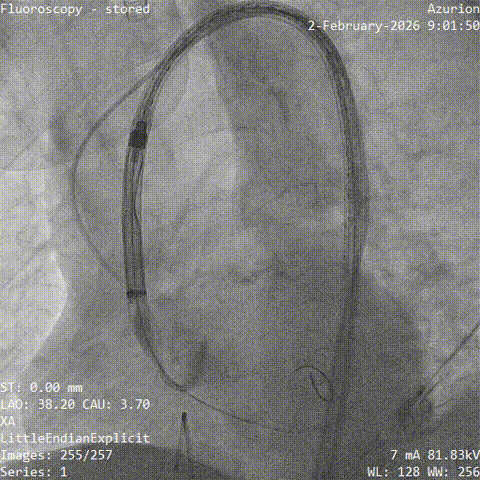
��������˿���������
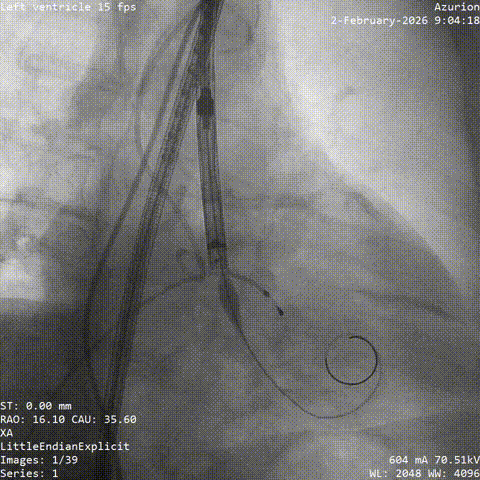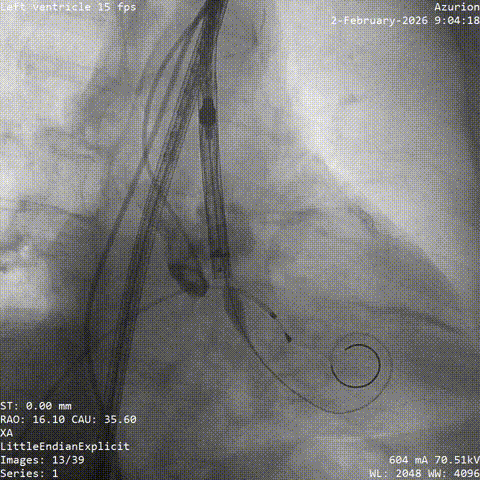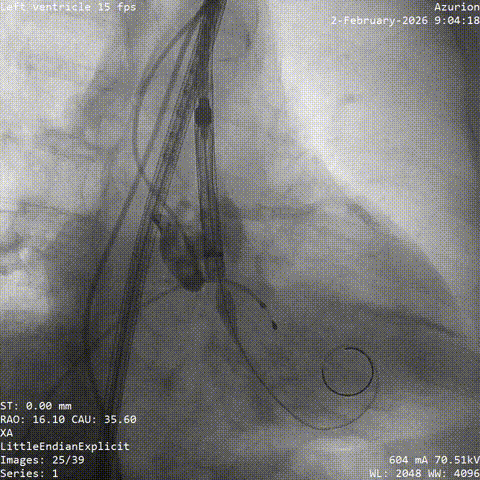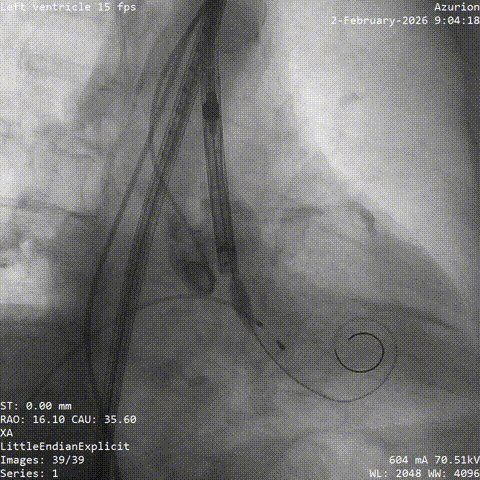
����ʼ��λ

�������غ�λ����
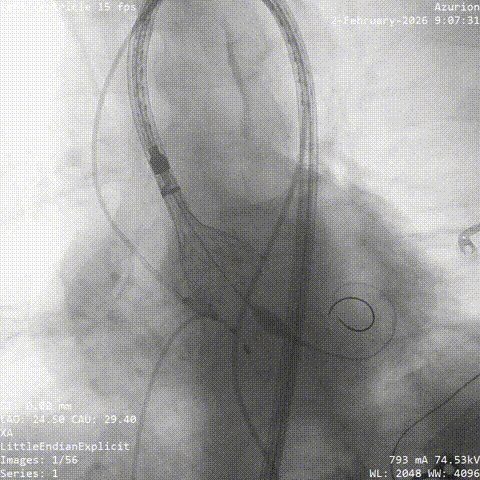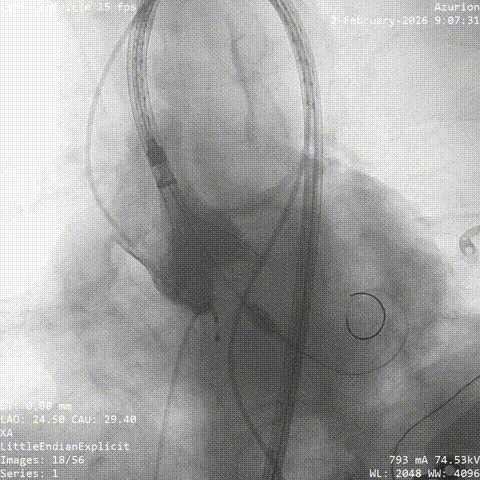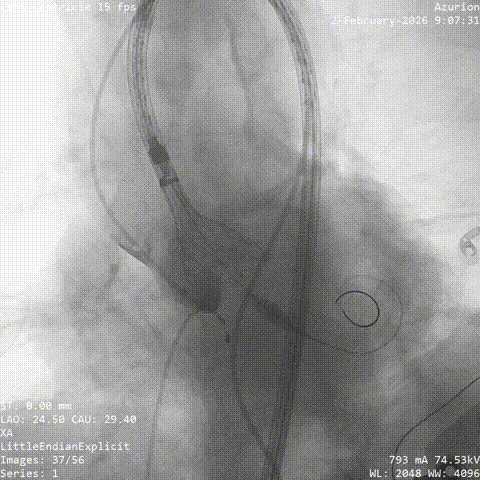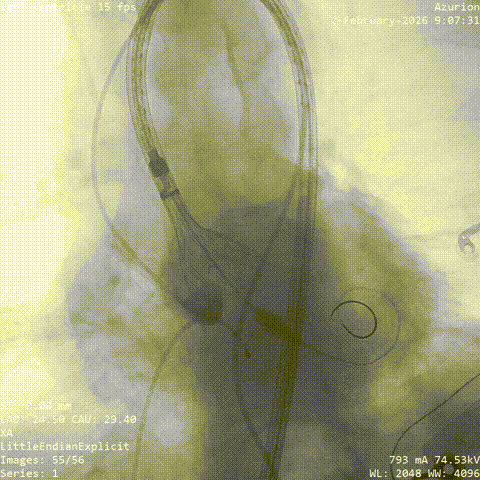
������������
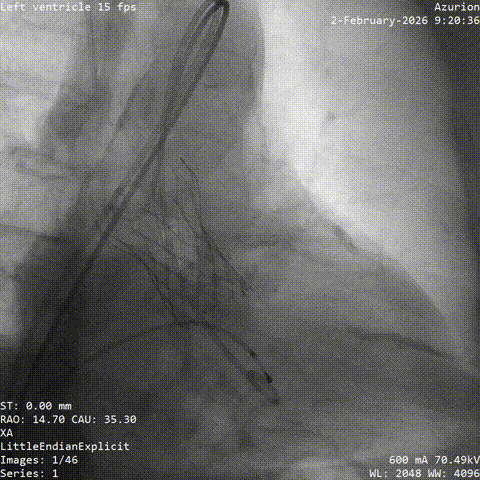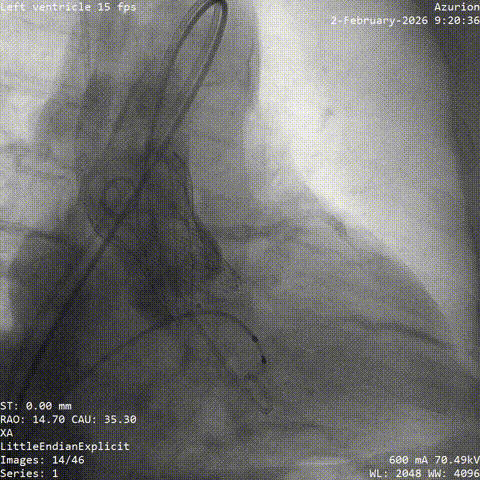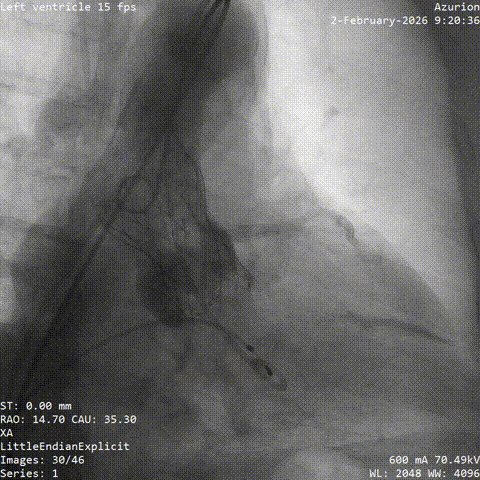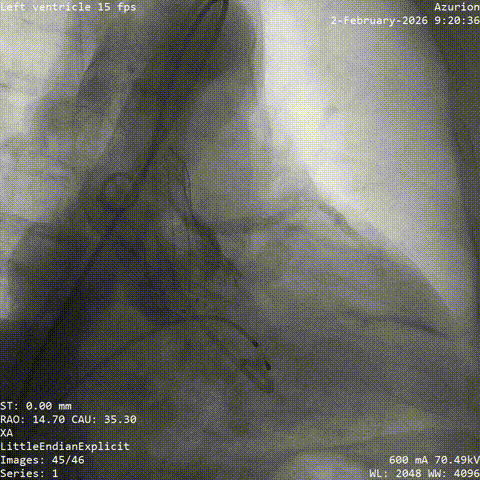
�����հ�Ĥ��Ӱ
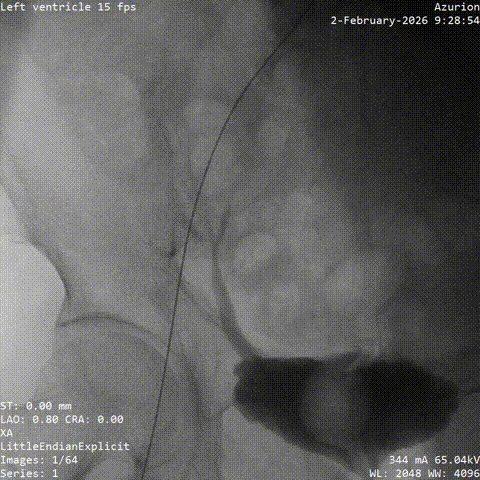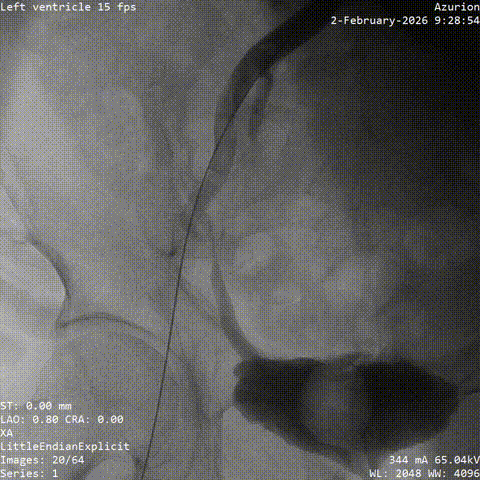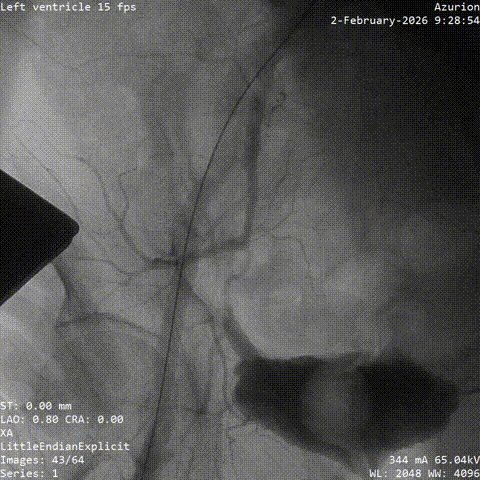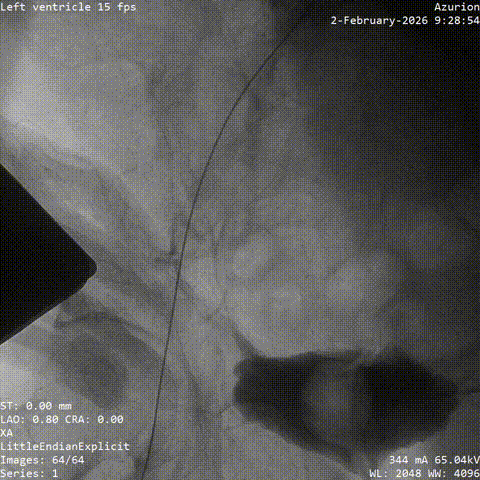
����·���


������ʾ���������ơ�����֢״���Ի��⣬�Ĺ������ơ���������Ҳ��Ϊ����ʡ����������ͬһ��Ѫ�ܿ��Ŷ���ɵĹ�����ĥ��TAVR�ֽ����ư�����
���Ƹ�Σ�������Ǹ���
��ڽ�0.2 cm² �����Ѷ��ٴ�����

���˵��һ�����ߵ��ѵ�
���ڶ��ֲ������
��ô�ڶ������ߵķ���
����������ڰ�Ĥ������
խ�ú�������Ӳ�ú����ԡ�ͨ�������ѡ�

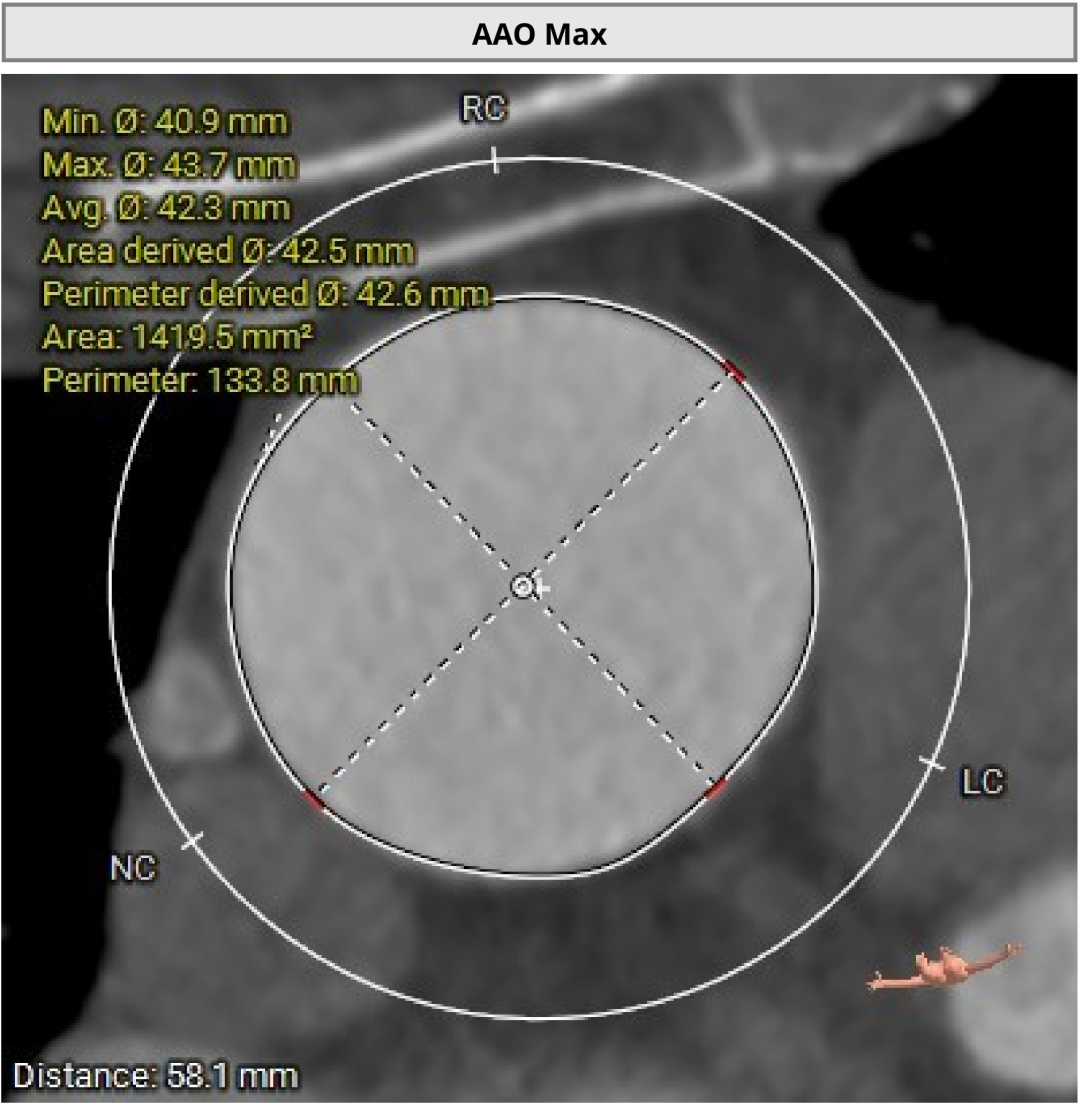
���գ���ɽ����ҽҽԺ���ڿ��Ŷ��ֳɹ�Ϊһ��82����仼��ʵʩ���������������û������û�����������������0.2cm²������������������������һ��ԼΪ3��4cm²�����ͬʱ�������ϲ��ضȸƻ��Ķ�Ҷʽ�������ꡢ���жȷ�����������ǻ��ƫС����������ɭ����ʷ�����ظ�Σ���ص��ӣ���ζ�����е�˿����Ѷȴ�ѭ���������ܲ������պܸߡ�
����Ϊ���ԣ�82�꣬����������������ͷ�β��ʣ���������������ʣ������������ּ�ϳ������Ʋ��ʣ����������ʱ��������Ϣ��ɻ��⡣�˴ε�Ժ��鷢�֣�NT-proBNP���ߣ��ij���ʾ���������ض���խ�ϲ����жȷ�����
�������ij�
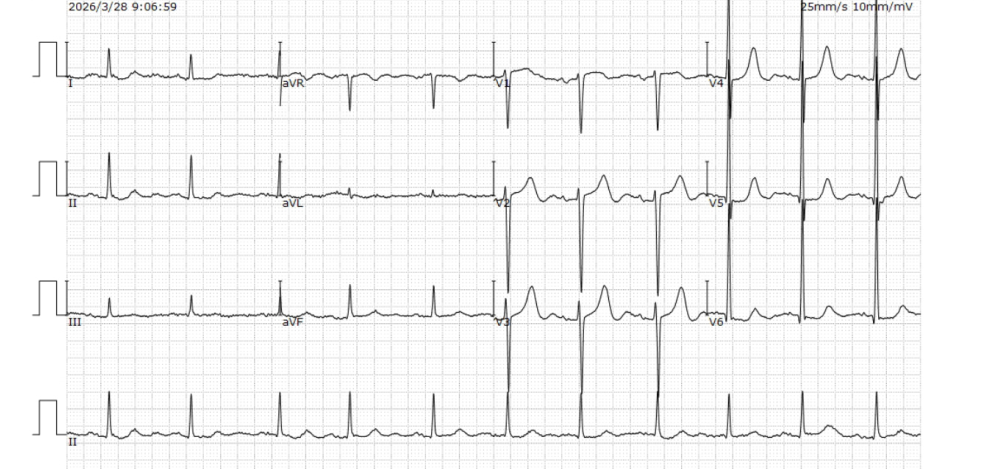
�������ĵ�ͼ
��һ���ع˲�ʷ�ɼ������������ǰ��ʼ����ͷ�Σ�������к��ɡ�վ�����ȵȱ��֣���������ר�ƾ����һ�Ȱ���ѭ��ȱѪ����������ơ�ֱ����������У��������겡������س̶������ֳ�����
�������Ҳ��ʾ�ٴ���һ�����ױ����Ե����⣺�����˷���ͷ�Ρ����ʣ���һ��������ϵͳ���⣬ҲҪ�������ذ�Ĥ����
��ǰ����Խϸ�����а��ղ�Խ��


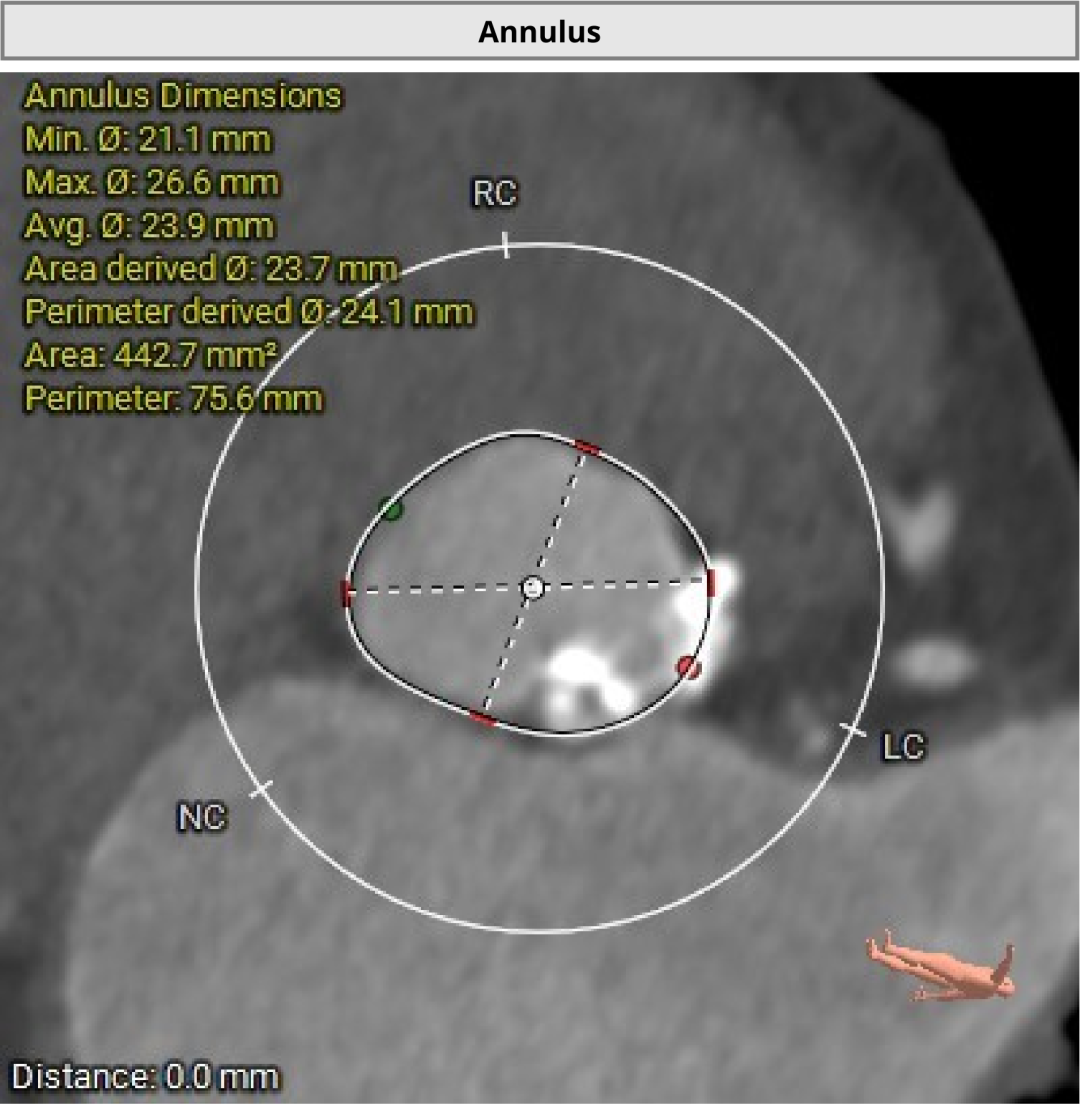
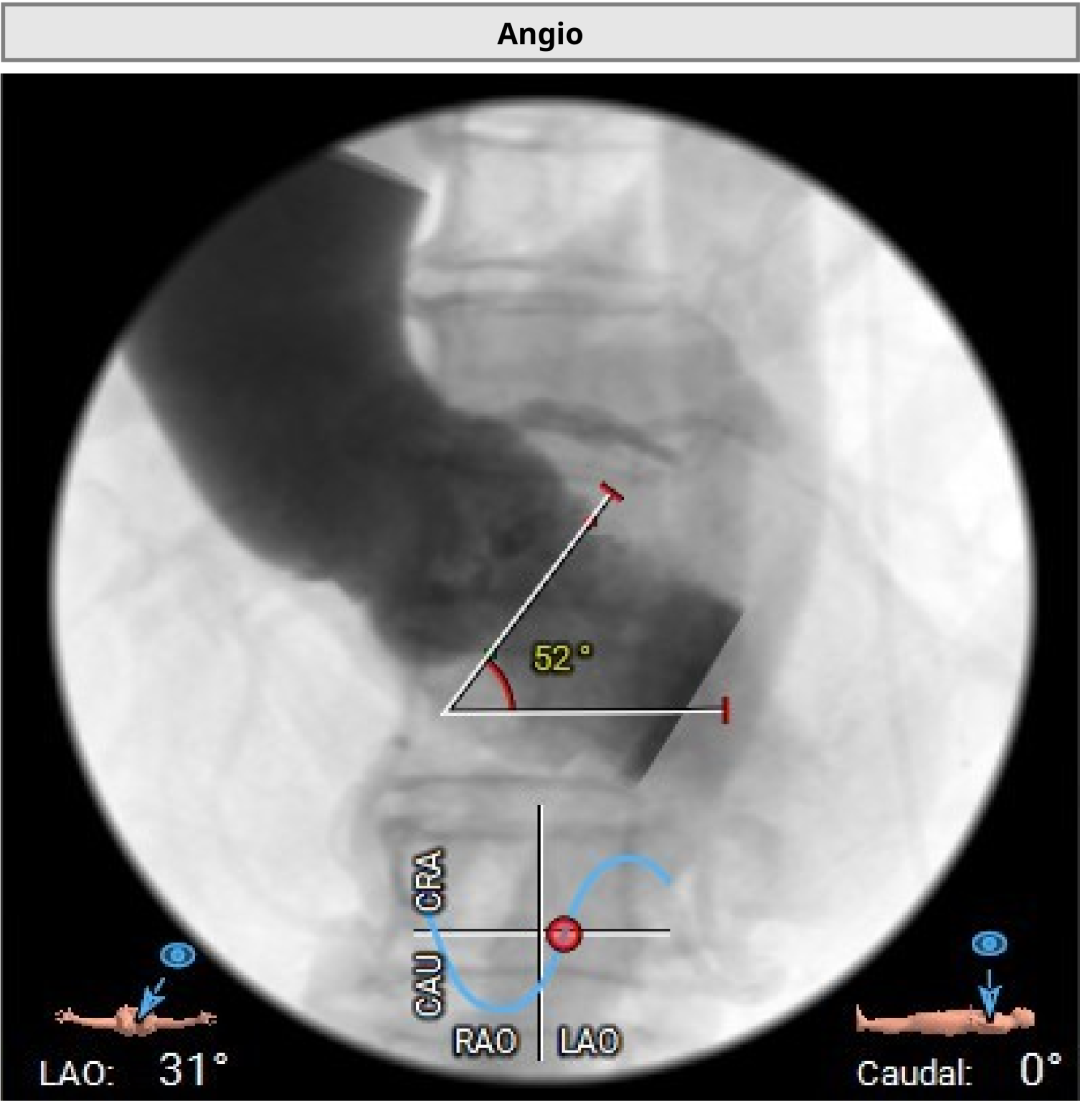
��һ��������ʾ�����߰�Ĥ��խ�̶��أ���Ҷ�ƻ����ԣ�������ǻ��ƫС�������ж���еͨ������Ĥ�ͷ��Լ�ѭ���ȶ��Ե�Ҫ���ߡ��Ŷӽ����ǰӰ�����������״�����ƶ������ܵĽ������Ʒ�������������ط���Ԥ����
CT����
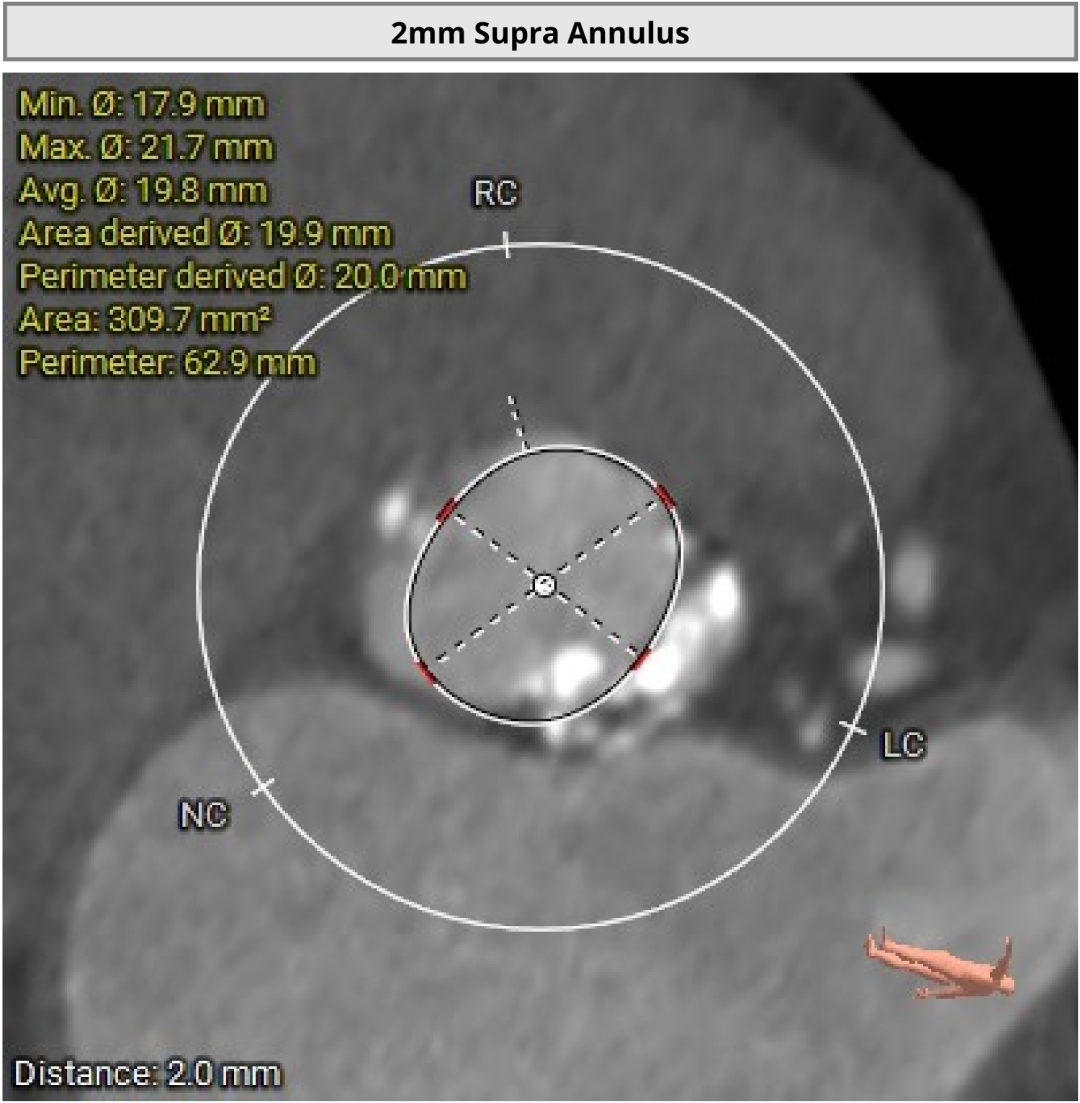
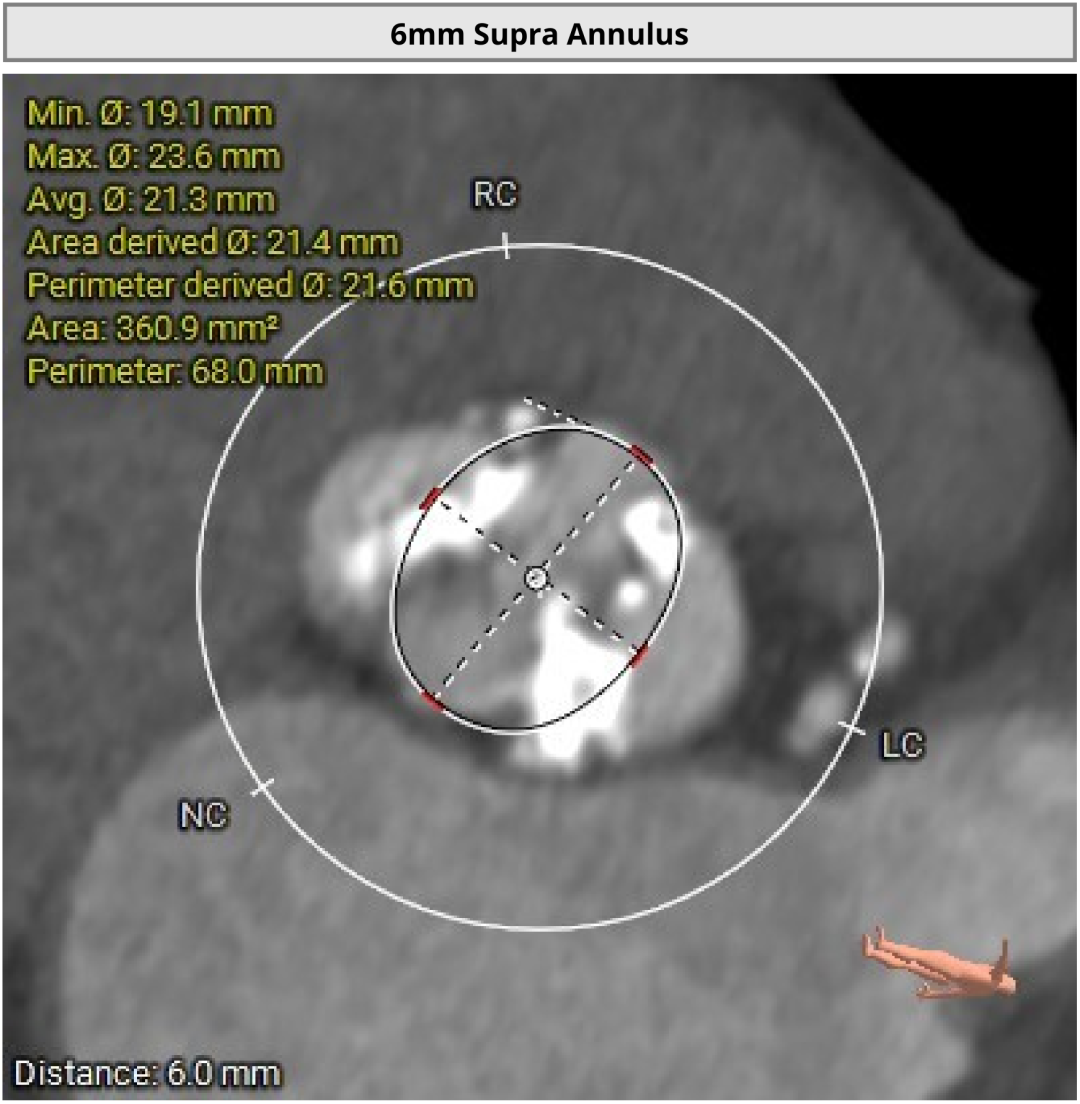
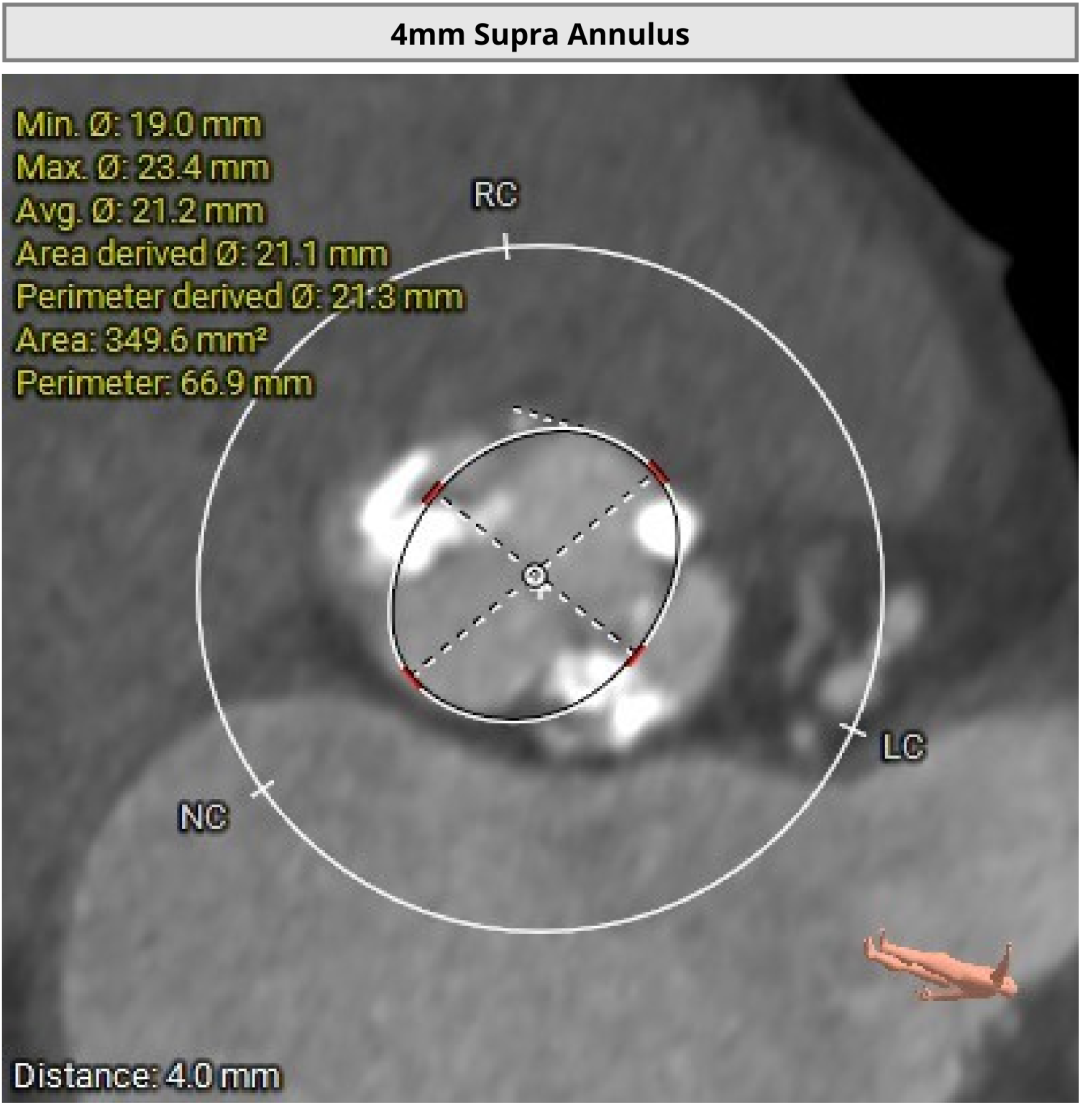
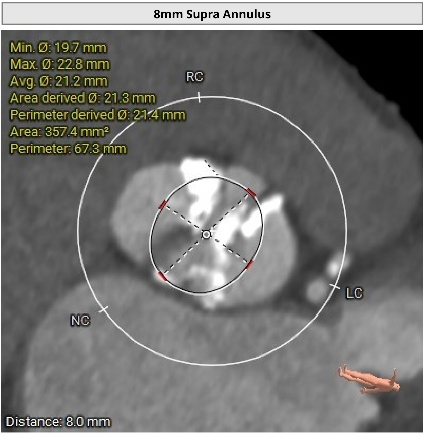
��Ĥ����
��������
�������죬�Ŷ�˳����ɾ��������������û��������а�Ĥ�ͷ�λ�����룬�˹���Ĥ�������ã�δ��������©��Ҳδ�������ش������͡���������ʧ�����������������CCU������
����˿���
��18mm����Ԥ��
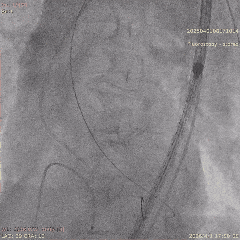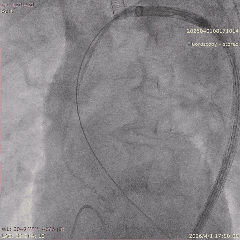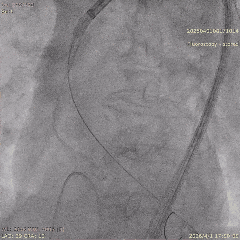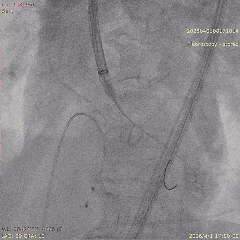
������������
����Ĥ��λ
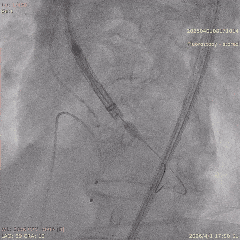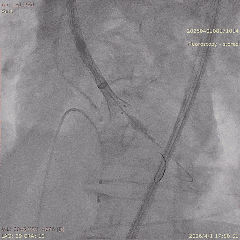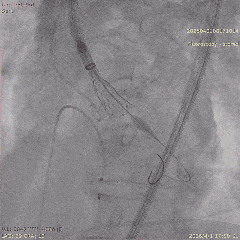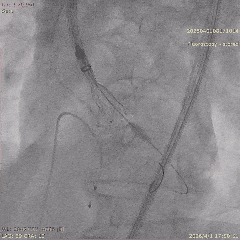
���ͷ�������λ
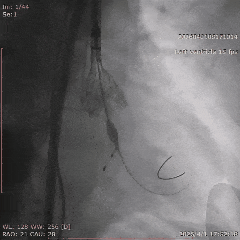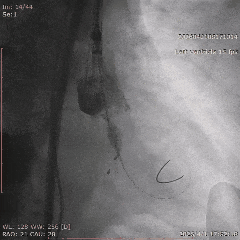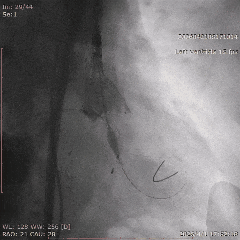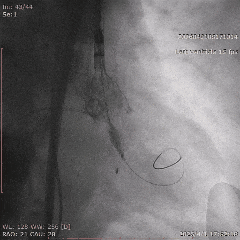
������λ��Ӱ
���ѹ�
��20mm���Һ���
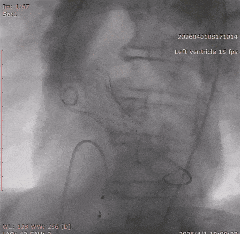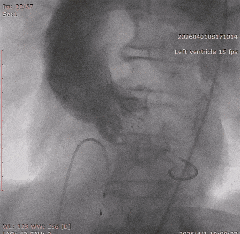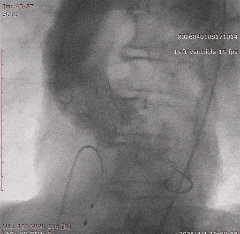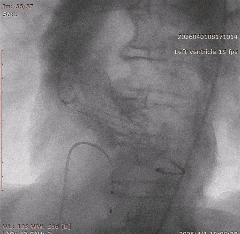
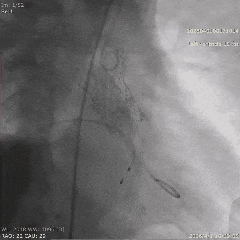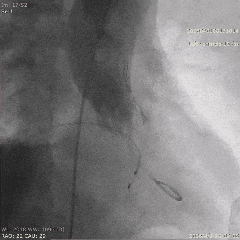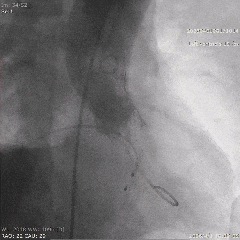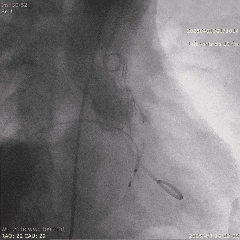
��������Ӱ
����

������ʾ�����߰�Ĥ���ܸ������ԣ������ѹ�����ǰ�����½�����ֵ����ͬ�����ơ������3�죬�����ѿ��ڼ���������µػ�����ơ�ͷ�ε�֢״��ǰ���⣬���˳����Ժ��


����������һ������
��Щ���������������һֱ��

��ͷ������λ���ˣ�һλ�����ơ����̼�����Ժ����������˥�����������ض���խ�����ع������䲢�棻��һλ����ͷ�Ρ���������࣬���շ��������Ĺؼ������Ǽ��ض�����������խ�� ���ֲ�ͬ�����鸴�ӳ̶Ȳ�ͬ������ͬ�����ȷ�����仼�߳������ơ����̡�ͷ�Ρ�������������½�ʱ�����ܼ��Ϊ��ʹ��ˡ������Ǻϲ�ƶѪ�������Դ����������϶࣬���������ʷ�������Ⱥ����Ӧ���絽ҽԺ����ϵͳ�������Ƿ���Ҫ�ȴ����������Ƿ��ʺ�TAVR���Ƿ�Ӧ���÷ֽ����ƣ�����Ҫ��רҵ�Ŷӽ�ϲ����ص㡢Ӱ����������������״���ۺ��жϡ��Ը��Ӳ�����˵�����ʵ�����˳�����������Ƴɹ�����Ҫһ����
��Դ����ɽ����ҽҽԺ